گودی کمر چگونه از اختلالات پا شروع میشود؟ بررسی تخصصی در پاپزشکی
گودی کمر چگونه از اختلالات پا ایجاد میشود؟
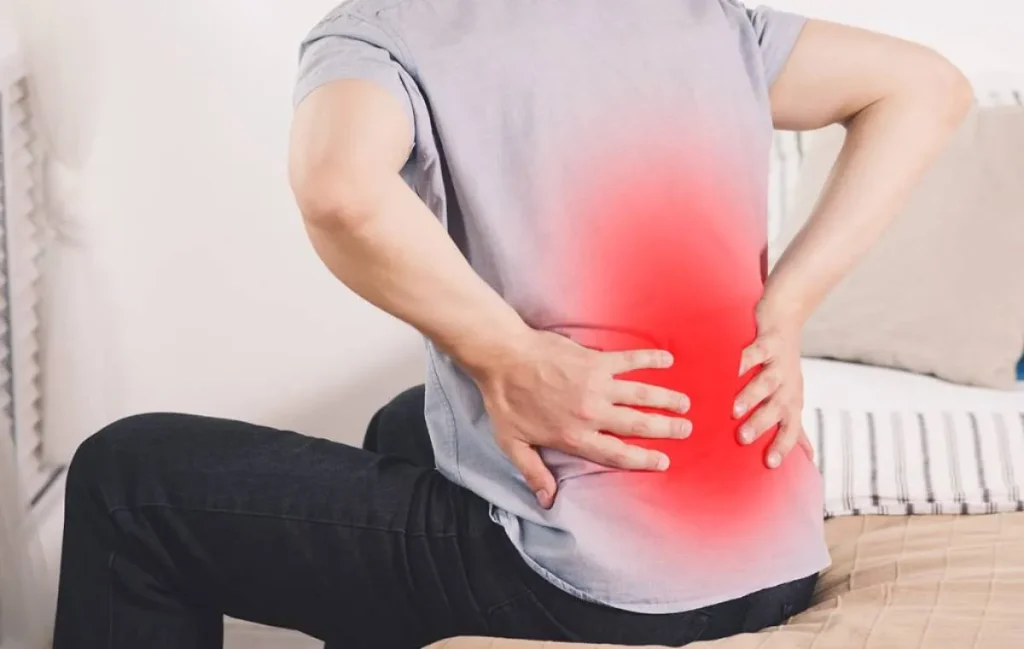
گودی کمر یا لوردوز (Lordosis)، وضعیتی است که در آن ستون فقرات در ناحیه پایین کمر به سمت جلو خم میشود و باعث ایجاد انحنای غیرطبیعی و برجستگی در ناحیه باسن میگردد. در حالی که بدن انسان یک زنجیره بیومکانیکی پیوسته است؛ به این معنا که تغییرات کوچک در مچ پا میتواند تأثیرات موجمانندی تا بالاترین نقطه ستون فقرات داشته باشد.
پاها به عنوان فونداسیون و پایه بدن، وظیفه تحمل وزن کل بدن و ایجاد تعادل در برابر نیروی جاذبه را بر عهده دارند. وقتی ساختار پا دچار ناهنجاری میشود، این فونداسیون دچار ترک میشود و بدن برای جبران این عدم تعادل و جلوگیری از سقوط، مجبور میشود در مفاصل بالاتر تغییراتی ایجاد کند. یکی از شایعترین اختلالات پا که منجر به گودی کمر میشود، «صافی کف پا» (Pes Planus) است. در افراد دارای کف پای صاف، قوس طولی داخلی پا فرو میریزد. این ریزش باعث میشود استخوان تالوس (قوزک پا) به سمت داخل و پایین بلغزد که به آن «پرونیشن» یا چرخش داخلی مچ پا میگویند.
این چرخش داخلی در پا، به ساق پا منتقل شده و باعث میشود تیبیا (استخوان ساق پا) نیز بچرخد. این چرخش به زانو میرسد و باعث میشود زانو به سمت داخل منحرف شود (والگوس زانو). از آنجا که زانو به لگن متصل است، این انحراف باعث چرخش لگن به سمت جلو و پایین میشود (انتروتیشن لگن). وقتی لگن به سمت جلو میچرخد، لگن خاصره (استخوان لگن) در جلو پایین میآید و در عقب بالا میرود. این وضعیت دقیقاً باعث افزایش انحنای طبیعی کمری و ایجاد گودی کمر میشود. بنابراین، گودی کمر در اینجا یک واکنش طبیعی بدن برای جبران مشکل پا است، اما این واکنش در درازمدت باعث آسیب به ستون فقرات میشود.
علاوه بر صافی کف پا، مشکل دیگری که میتواند منجر به گودی کمر شود، «تفاوت طول پاها» (Leg Length Discrepancy) است. اگر یکی از پاها کوتاهتر از دیگری باشد، فرد هنگام ایستادن لگن خود را در سمت پای کوتاهتر پایین میآورد تا هر دو پا روی زمین قرار گیرند. این امر باعث کج شدن لگن (Tilt) میشود. برای جبران این کجی و جلوگیری از انحراف کل بدن به یک سمت، ستون فقرات در ناحیه کمری باید به سمت مخالف خم شود (اسکولیوز کمری) و در همان زمان برای حفظ تعادل عمودی، گودی کمر در سمت پای بلندتر افزایش مییابد. این وضعیت باعث فشار نامتقارن بر دیسکهای کمر و عضلات پارااسپاینال میشود که منجر به دردهای مزمن میگردد.
ارتباط کف پا با ستون فقرات
ارتباط میان کف پا و ستون فقرات، موضوعی است که در سالهای اخیر توجه بسیاری از پاپزشکان (Podiatrists) را به خود جلب کرده است. این ارتباط نه تنها از نظر ساختاری و استخوانی، بلکه از نظر عصبی و عضلانی نیز بسیار عمیق است. کف پا یک ساختار پیچیده متشکل از ۲۶ استخوان، ۳۳ مفصل و بیش از ۱۰۰ تاندون، رباط و عضله است که سه قوس اصلی (قوس طولی داخلی، قوس طولی خارجی و قوس عرضی) را تشکیل میدهند. این قوسها مانند بالشتکهای هیدرولیک عمل میکنند که نیروهای وارده به هنگام راه رفتن، دویدن و پریدن را جذب کرده و فشار را به ستون فقرات منتقل نمیکنند.
وقتی قوس کف پا سالم است، نیروی برخورد پا با زمین به صورت نرم و کنترلشده توزیع میشود. اما در صورت صافی کف پا، این مکانیزم جذب ضربه مختل میشود. نیروی ضربه به جای اینکه توسط قوس جذب شود، مستقیماً از طریق استخوانهای پا به مچ پا، سپس به زانو و لگن و در نهایت به ستون فقرات منتقل میشود. این شوکهای مکرر و مداوم میتوانند باعث میکروتراماها (آسیبهای ریز) در دیسکهای بین مهرهای کمر شوند و به مرور زمان باعث فرسودگی زودرس مهرهها شوند.
از دیدگاه عضلانی، صافی کف پا باعث میشود عضلات ساق پا (گاستروکنمیوس و سولئوس) دچار اسپاسم و کوتاهی شوند. این عضلات از طریق تاندون آشیل به پاشنه پا متصل هستند و از پشت به زانو و لگن نیز اثر میگذارند. سفت بودن این عضلات میتواند باعث محدودیت حرکتی در مچ پا شود و در نتیجه، هنگام راه رفتن، فرد مجبور است برای برداشتن پا از روی زمین، زانوی خود را بیشتر خم کند یا لگن را بیشتر بچرخاند. این جبرانهای حرکتی (Compensations) مستقیماً بر عضلات ایلیوپسواس (عضله خمکننده اصلی لگن) فشار میآورند. عضله ایلیوپسواس که از ستون فقرات کمری شروع شده و به ران متصل میشود، وقتی سفت میشود، لگن را به شدت به سمت جلو میکشد و گودی کمر را تشدید میکند.
سیستم عصبی نیز در این معادله نقش مهمی دارد. کف پا یکی از غنیترین مناطق بدن از نظر گیرندههای حسی است. این گیرندهها اطلاعات مربوط به موقعیت بدن در فضا، فشار و بافت زمین را به مغز میفرستند (پروپریوکپشن). وقتی ساختار کف پا تغییر کند (مثلاً به دلیل صافی)، اطلاعات ارسالی به مغز دچار خطا میشود. مغز برای حفظ تعادل، دستوراتی به عضلات ستون فقرات میفرستد تا وضعیت بدن را اصلاح کنند. این دستورات اغلب باعث تنش مداوم در عضلات کمر میشود، حتی وقتی فرد در حال استراحت است. بنابراین، یک مشکل کوچک در کف پا میتواند باعث تنش مزمن در عضلات کمر و در نهایت گودی کمر دردناک شود.
علائم گودی کمر پاتولوژیک
تمام افراد دارای انحنای طبیعی در کمر هستند که به آن لوردوز فیزیولوژیک میگویند. این انحنا برای جذب ضربات و حفظ تعادل ضروری است. اما زمانی که این انحنا از حد نرمال فراتر رود و باعث ایجاد درد، ناتوانی یا تغییر شکل شدید بدن شود، به آن گودی کمر پاتولوژیک یا هایپرلوردوز میگویند. تشخیص این دو از هم برای انتخاب روش درمانی حیاتی است.
یکی از اصلیترین و شایعترین علائم گودی کمر پاتولوژیک، درد است. این درد معمولاً در ناحیه پایین کمر (لومبار) متمرکز است اما میتواند به باسن، پشت ران و حتی تا زانو تیر بکشد. ماهیت درد میتواند از یک درد مبهم و خستهکننده تا دردهای تیز و ناگهانی متغیر باشد. درد اغلب با ایستادن طولانی، راه رفتن زیاد یا خوابیدن به پشت بدتر میشود و با نشستن حالت دیگری کمی تسکین مییابد. دلیل این درد، فشار بیش از حد بر مفاصل فاست (مفاصل کوچک پشت مهرهها) و فشردگی دیسکهای بین مهرهای در سمت جلو است. این فشار باعث تحریک ریشههای عصبی خروجی از ستون فقرات میشود که میتواند منجر به علائم سیاتیک مانند درد، بیحسی یا گزگز در پاها شود.
علامت بارز دیگر، تغییر در ظاهر فیزیکی فرد است. افراد مبتلا به گودی کمر پاتولوژیک بعضا دارای شکمی برآمده هستند، حتی اگر چاقی نداشته باشند. این برآمدگی شکم ناشی از چرخش لگن و شکم به سمت جلو است که محتویات شکم را به بیرون هل میدهد. همزمان، باسن به سمت عقب برجسته میشود و ممکن است فرد احساس کند که در حال قدم زدن با تعادل کم است. زانوهای این افراد نیز اغلب در حالت هایپراکستنشن (عقب رفتن بیش از حد) قرار دارند.
علائم عملیاتی نیز شامل خستگی زودرس در هنگام راه رفتن یا ایستادن است. چون بدن برای حفظ وضعیت عمودی در برابر گودی کمر، باید انرژی زیادی صرف کند، عضلات کمر و پا به سرعت خسته میشوند. فرد ممکن است احساس کند که نمیتواند برای مدت طولانی در یک نقطه بایستد و مجبور است مدام وزن خود را از یک پا به پای دیگر منتقل کند. در موارد شدید، گودی کمر پاتولوژیک میتواند باعث محدودیت در دامنه حرکتی کمر شود، به طوری که فرد نمیتواند به راحتی کفشهایش را ببندد یا اشیاء را از روی زمین بردارد بدون اینکه زانوهایش را خم کند. این علائم هشداردهنده هستند و نشان میدهند که وضعیت ستون فقرات از حالت طبیعی خارج شده و نیاز به ارزیابی تخصصی دارد.
اصلاح گودی کمر با پاپزشکی
پاپزشکی (Podiatry) یا پزشکی پا، تخصصی است که به تشخیص، درمان و پیشگیری از اختلالات پا، مچ پا و ساختارهای مرتبط با اندام تحتانی میپردازد. با توجه به زنجیره ارتباطی میان پا و ستون فقرات، پاپزشک نقش کلیدی و غیرقابل انکاری در مدیریت و درمان گودی کمر ایفا میکنند. رویکرد این پزشکان بر این اصل استوار است که «اصلاح پایه، منجر به اصلاح ساختمان میشود».
اولین قدم در درمان گودی کمر توسط پاپزشک، یک معاینه جامع بیومکانیکی است. این معاینه شامل بررسی نحوه راه رفتن (گیت آنالیز)، بررسی ایستادن، بررسی سایش کفشها، و معاینه دستی مفاصل پا و مچ پا است. پزشک ممکن است از اسکنهای کامپیوتری کف پا یا رادیوگرافی برای ارزیابی دقیقتر ساختار استخوانی استفاده کند. هدف از این بررسیها، یافتن منشأ اصلی بیتعادلی است که باعث گودی کمر شده است. آیا مشکل صافی کف پا است؟ آیا قوس پا بیش از حد بالا است (کاووس پا)؟ آیا تفاوت طول پا وجود دارد؟ یا مشکل از بیثباتی مچ پا است؟
پس از تشخیص، اصلیترین ابزار درمانی در پاپزشکی، استفاده از کفیهای طبی تجویزی (Custom Orthotics) است. برخلاف کفیهای آماده و ژلهای موجود در داروخانهها که صرفاً نرم هستند، کفیهای طبی تجویزی بر اساس قالبگیری دقیق از پای بیمار و با استفاده از تکنولوژیهای پیشرفته ساخته میشوند. این کفیها طوری طراحی شدهاند که نقصهای ساختاری پا را اصلاح کنند. برای مثال، در بیمار مبتلا به صافی کف پا، کفی طبی دارای یک برآمدگی دقیق در قسمت قوس داخلی است که قوس را بازسازی کرده و از چرخش داخلی مچ پا جلوگیری میکند.
با اصلاح موقعیت پا، زنجیره اصلاحی آغاز میشود. وقتی پا دیگر نمیچرخد، ساق پا صاف میشود. زانو از حالت والگوس (ضربدری) خارج شده و در وضعیت خنثی قرار میگیرد. در نتیجه، لگن دیگر نیازی به چرخش جبرانی به سمت جلو ندارد و به وضعیت خنثی (نوترال) بازمیگردد. وقتی لگن صاف شود، گودی کمر به طور خودکار کاهش مییابد و فشار از روی عضلات کمر و دیسکها برداشته میشود. علاوه بر کفی، پزشک پاپزشکی ممکن است تمرینات خاصی برای تقویت عضلات اینترنسیک ، کمر و لگن تقویت شود که به حد قابل قبولی برسد. در برخی موارد، استفاده از کفشهای مناسب با کفی سفت و پاشنهی کنترلکننده نیز بخشی از برنامه درمانی است. پاپزشکی با درمان ریشه مشکل در پا، راهی دائمی و موثر برای کاهش گودی کمر فراهم میکند.
نقش کفی و اصلاح راه رفتن
در کنار درمانهای بالینی، نقش کفیهای طبی و اصلاح الگوی راه رفتن در مدیریت گودی کمر بسیار حیاتی است. کفیهای طبی تنها یک وسیله برای نرم کردن کفش نیستند، بلکه ابزارهای بیومکانیکی دقیقی هستند که عملکرد اندام تحتانی را تغییر میدهند. کفی طبی تجویشی، زاویه قرارگیری پا روی زمین را تغییر میدهد. این تغییر کوچک در زاویه، باعث میشود که نیروهای واکنشی زمین به صورت صحیح به سمت بالا منتقل شوند.
وقتی فردی که دچار گودی کمر ناشی از صافی کف پا است، کفی طبی مناسب را داخل کفش خود قرار میدهد، بلافاصله تغییر را احساس میکند. قوس پا حمایت میشود، پاشنه پا در یک موقعیت خنثی قفل میشود و چرخش داخلی پا متوقف میگردد. این امر باعث میشود که عضلات ساق پا و ران در وضعیت آناتومیک صحیح کار کنند. در نتیجه، عضله ایلیوپسواس که قبلاً به دلیل کشش مداوم سفت شده بود، فرصت ریلکس شدن پیدا میکند. با ریلکس شدن این عضله، لگن به سمت عقب برگردانده میشود و گودی کمر کاهش مییابد. تحقیقات بالینی نشان دادهاند که استفاده از کفی طبی میتواند زاویه لوردوز کمری را تا چند درجه کاهش دهد که این کاهش میتواند تفاوت بین درد و بدون درد بودن را برای بیمار ایجاد کند.
اما کفی به تنهایی کافی نیست؛ اصلاح راه رفتن نیز ضروری است. بسیاری از افراد مبتلا به گودی کمر، الگوی راه رفتن نادرستی دارند. آنها ممکن است پاها را بیش از حد به هم نزدیک بگذارند، سنگین راه بروند یا وزن خود را نادرست روی پاها بیندازند. اصلاح راه رفتن شامل یادگیری نحوه قرار دادن پا روی زمین (از پاشنه تا نوک پا)، استفاده فعال از عضلات باسن برای هل دادن بدن به جلو، و حفظ تنه در حالت عمودی است.پاپزشکان ارگونومی میتوانند به بیماران کمک کنند تا آگاهانه راه رفتن خود را تغییر دهند.
ترکیب کفی طبی با اصلاح راه رفتن، یک سینرژی (همافزایی) ایجاد میکند. کفی، بستر فیزیکی را برای حرکت صحیح فراهم میکند و تمرینات راه رفتن، بدن را آموزش میدهد تا از این بستر جدید به درستی استفاده کند. برای مثال، کفی مانع از چرخش پا میشود، اما اگر بیمار عادت داشته باشد باسن خود را هنگام راه رفتن شل بگذارد، همچنان فشار بر کمر باقی میماند. با آموزش فعال کردن عضلات گلوتئال در حین راه رفتن، فشار از ستون فقرات برداشته میشود. همچنین، انتخاب کفش مناسب بسیار مهم است. کفش باید فضای کافی برای قرارگیری کفی را داشته باشد،کفی کفش مناسب باشد و پاشنهای کنترلشده داشته باشد تا از لغزش پا درون کفش جلوگیری کند. با رعایت این موارد، فرد میتواند گودی کمر خود را کنترل کرده و از پیشرفت آن و بروز مشکلات جدیتر در آینده جلوگیری کند.

گودی کمر یا لوردوز، وضعیتی است که اغلب ناشی از عوامل محیطی یا ضعف عضلانی دانسته میشود، اما در پاپزشکی (پزشکی پا)، ریشه اصلی آن در اختلالات ساختاری اندام تحتانی جستجو میشود. بدن انسان به عنوان یک زنجیره بیومکانیکی عمل میکند؛ بنابراین هرگونه ناهنجاری در پا میتواند تأثیرات موجمانندی تا ستون فقرات داشته باشد. شایعترین علت، صافی کف پا یا پرونیشن بیش از حد است که باعث چرخش داخلی مچ پا، انحراف زانو و در نهایت چرخش لگن به سمت جلو میشود. این چرخش لگن (انتروتیشن) مستقیماً باعث افزایش انحنای کمری و گودی کمر میگردد. همچنین، تفاوت طول پاها باعث عدم تعادل لگن شده و ستون فقرات را برای جبران، به سمت گودی بیش از حد سوق میدهد. از دیدگاه عضلانی، این مشکلات باعث سفت شدن عضلات ایلیوپسواس و ساق پا میشوند که فشار بر مهرهها را تشدید میکنند. متخصصان پاپزشکی با معاینه دقیق و آنالیز راه رفتن، این ریشهها را شناسایی کرده و با تجویز کفیهای طبی اختصاصی، مکانیزم پا را اصلاح میکنند. این کفیها با بازسازی قوس کف پا و تراز کردن اندام، چرخش لگن را کاهش داده و گودی کمر را به وضعیت طبیعی بازمیگردانند. این رویکرد ریشهای، بدون نیاز به جراحی، دردهای کمر را درمان کرده و از پیشرفت ناهنجاریهای ستون فقرات جلوگیری میکند.
| نام خدمات | توضیحات | مدت زمان | وضعیت |
|---|---|---|---|
| مشاوره پزشک | بررسی اولیه و معاینه بالینی توسط متخصص | ۳۰ دقیقه | موجود |
| اسکن کف پا | آنالیز فشار و ساختار قوس پا با دستگاه دیجیتال | ۱۵ دقیقه | موجود |
| ساخت کفی طبی | قالبگیری و ساخت کفی اختصاصی متناسب با پای بیمار | 30 روز کاری | نیاز به سفارش |
| ورزش درمانی | ارائه برنامه تمرینی اختصاصی برای تقویت عضلات | ۶۰ دقیقه | موجود |

بخش سوالات متداول (FAQ)
گودی کمر با ورزش درست میشود؟
ورزش و فعالیت بدنی نقش بسیار مهمی در درمان گودی کمر دارد، اما پاسخ کوتاه این است که «به تنهایی و در همه موارد کافی نیست». اگر گودی کمر ناشی از ضعف عضلات شکم و باسن باشد (که در بسیاری از موارد صدق میکند)، تمرینات تقویتی مانند پل باسن، شکم به کاهش گودی کمک کنند. همچنین تمرینات کششی برای عضلات خمکننده لگن (ایلیوپسواس) و ران (عضلات فلکسور) ضروری است تا فشار از روی جلوی مهرهها برداشته شود. با این حال، اگر ریشه گودی کمر در ساختار پا باشد (مثل صافی کف پا یا تفاوت طول پا)، ورزش به تنهایی نمیتواند ساختار استخوانی را تغییر دهد. در این حالت، حتی اگر عضلات قوی باشند، پایه ناپایدار است و گودی کمر بازمیگردد. بنابراین، بهترین رویکرد، ترکیب ورزش با درمانهای مکانیکی مانند کفی طبی است. ورزش بدن را برای وضعیت جدید آماده میکند و کفی طبی، بستر صحیح را فراهم میسازد.
کفی طبی واقعاً مؤثر است؟
بله، کفیهای طبی که توسط پاپزشکان تجویز میشود، علمی و بسیار مؤثر هستند. شواهد بالینی متعددی نشان دادهاند که کفیهای طبی میتوانند درد کمر ناشی از اختلالات بیومکانیکی پا را به طور قابل توجهی کاهش دهند. اثربخشی کفی به این دلیل است که مستقیماً منشأ مشکل را هدف قرار میدهد. با اصلاح زاویه پا، تراز لگن و ستون فقرات بهبود مییابد. با این حال، باید توجه داشت که همه کفیها یکسان نیستند. کفیهای آماده و ارزان قیمت ممکن است حتی باعث تشدید مشکل شوند زیرا ساختار پای فرد را در نظر نمیگیرند. کفی طبی باید بر اساس قالبگیری سهبعدی یا اسکن دیجیتال ساخته شود و کاملاً اختصاصی باشد. همچنین، بیمار باید دوره عادت کردن به کفی را طی کند، زیرا تغییر بیومکانیک پا ممکن است در ابتدا باعث درد عضلانی خفیف شود که با گذشت زمان برطرف میگردد.
گودی کمر خطرناک است؟
گودی کمر همیشه خطرناک نیست. بسیاری از ورزشکاران و افراد جوان دارای گودی کمر فیزیولوژیک هستند و هیچ مشکلی ندارند. اما گودی کمر پاتولوژیک (بیش از حد) اگر درمان نشود، میتواند عوارض جدی داشته باشد. خطر اصلی آن، فشار مکرر و مداوم بر دیسکهای بین مهرهای است که میتواند منجر به بیرون زدگی دیسک (فتق دیسک) شود. این وضعیت میتواند باعث درد شدید، ضعف عضلات پا و حتی از دست دادن کنترل ادرار و مدفوع (سندرم دم اسب) در موارد حاد شود. همچنین، گودی کمر شدید باعث فشار بر مفاصل فاست میشود که منجر به آرتروز (سائیدگی) زودرس مهرهها میگردد. این آرتروز باعث خشکی صبحگاهی و دردهای مزمن میشود. علاوه بر این، گودی کمر میتواند باعث کوتاه شدن عضلات ایلیوپسواس و محدودیت در حرکت شود که کیفیت زندگی فرد را کاهش میدهد. بنابراین، اگر گودی کمر با درد، بیحسی، ضعف یا محدودیت حرکتی همراه است، باید به عنوان یک هشدار جدی تلقی شود و حتماً توسط متخصص ارزیابی شود تا از پیشرفت آسیبهای ستون فقرات جلوگیری گردد.

دکتر فرشاد احمدی
پودیاتری و بازتوان ستون فقرات