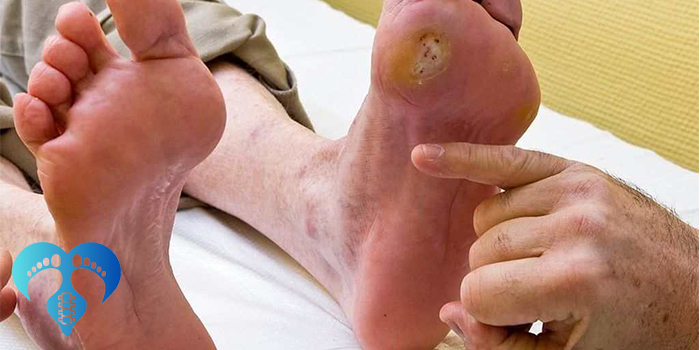
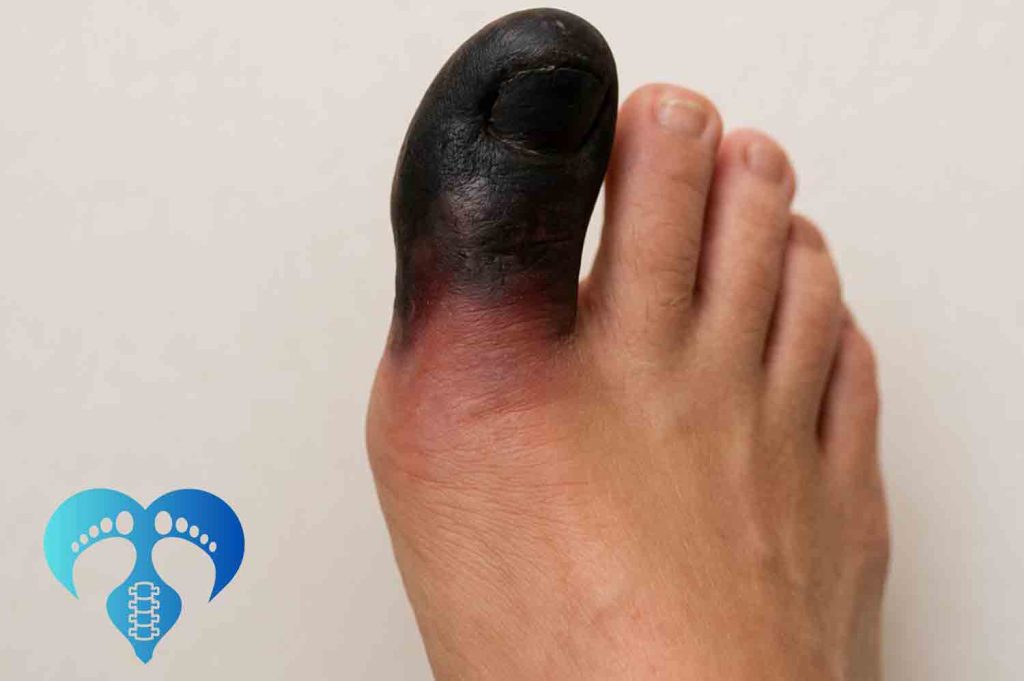
مرحله اول درمان زخم پای دیابتی بدون قطع عضو: تشخیص زودهنگام و ارزیابی دقیق
مرحله اول درمان زخم پای دیابتی بدون قطع عضو، حیاتیترین بخش کل فرآیند درمان محسوب میشود. بسیاری از موارد قطع عضو نه به دلیل شدت اولیه زخم، بلکه به علت تشخیص دیرهنگام یا ارزیابی نادرست اتفاق میافتد. اگر زخم دیابتی در همان مراحل ابتدایی شناسایی شود، در اغلب موارد میتوان از پیشرفت آن جلوگیری کرد.
در این مرحله، زخم نباید بهعنوان یک آسیب سطحی پوستی در نظر گرفته شود، بلکه باید آن را نشانهای از یک اختلال عمیقتر در بدن فرد دیابتی دانست که نیاز به بررسی همهجانبه دارد.
چرا تشخیص زودهنگام زخم پای دیابتی اهمیت دارد؟
زخم پای دیابتی اغلب بدون درد ایجاد میشود. دلیل این موضوع، آسیب اعصاب محیطی یا همان نوروپاتی دیابتی است. کاهش حس درد باعث میشود بیمار متوجه بریدگی، تاول یا زخم نشود و درمان با تأخیر آغاز گردد.
- افزایش شانس درمان بدون قطع عضو
- کاهش نیاز به جراحیهای سنگین
- کوتاهتر شدن طول درمان
معاینه دقیق پا؛ اولین قدم تشخیص
معاینه بالینی دقیق، پایه تشخیص زخم پای دیابتی است. این معاینه باید با دقت بالا و در شرایط مناسب انجام شود تا حتی کوچکترین ضایعات نیز شناسایی شوند.
گاهی یک ترک کوچک یا پینه ساده، آغازگر زخم پای دیابتی است و نادیده گرفتن آن میتواند عواقب جدی داشته باشد.
بررسی نوروپاتی دیابتی در مرحله تشخیص
نوروپاتی دیابتی باعث کاهش یا از بین رفتن حس درد و فشار در پا میشود. این موضوع یکی از دلایل اصلی ایجاد زخمهای پیشرفته بدون درد است.
- بررسی حس لمس
- بررسی حس درد
- بررسی حس ارتعاش
- واکنش پا به فشار
وجود نوروپاتی به این معناست که بیمار ممکن است ناخواسته فشار زیادی روی زخم وارد کند و باعث بدتر شدن آن شود.
ارزیابی گردش خون پا
خونرسانی مناسب شرط اصلی ترمیم زخم است. در بیماران دیابتی، تنگی عروق پا بسیار شایع بوده و باعث مزمن شدن زخم میشود.
- لمس نبضهای پا
- بررسی رنگ و دمای پوست
- سونوگرافی داپلر
بررسی عفونت در مرحله تشخیص
وجود عفونت باید در همان ابتدا مشخص شود. ترشح چرکی، بوی بد، تب و تغییر رنگ پوست از علائم هشداردهنده هستند. در صورت نیاز، نمونهبرداری و کشت میکروبی انجام میشود.

مرحله دوم درمان زخم پای دیابتی بدون قطع عضو: کنترل دقیق قند خون
مرحله دوم درمان زخم پای دیابتی بدون قطع عضو، کنترل دقیق و پایدار قند خون است. اگر قند خون بیمار بهدرستی کنترل نشود، حتی پیشرفتهترین روشهای درمان زخم نیز نتیجه مطلوب نخواهند داشت. در واقع، کنترل قند خون زیربنای ترمیم زخم و جلوگیری از عفونت محسوب میشود.
قند خون بالا باعث اختلال در عملکرد سیستم ایمنی، کاهش خونرسانی موضعی و کند شدن بازسازی بافت میشود. به همین دلیل، هیچ برنامه درمانی زخم دیابتی بدون توجه ویژه به قند خون موفق نخواهد بود.
چرا کنترل قند خون در درمان زخم دیابتی حیاتی است؟
در بیماران دیابتی، افزایش مزمن قند خون باعث آسیب به رگها و اعصاب میشود. این آسیبها مستقیماً بر روند بهبود زخم تأثیر منفی میگذارند.
- کاهش اکسیژنرسانی به زخم
- افزایش احتمال عفونت
- اختلال در تولید کلاژن
- کند شدن ترمیم بافت
اهداف کنترل قند خون در بیمار دارای زخم پای دیابتی
کنترل قند خون باید هدفمند و مستمر باشد، نه مقطعی. اهداف درمانی معمولاً شامل موارد زیر است:
- قند خون ناشتا در محدوده توصیهشده پزشک
- قند خون بعد از غذا در حد ایمن
- HbA1c کمتر از 7 درصد (در اغلب بیماران)
این اهداف بسته به سن، وضعیت عمومی و شدت زخم ممکن است کمی متفاوت باشند.
تنظیم داروهای دیابت در مرحله درمان زخم
در مرحله دوم درمان زخم پای دیابتی بدون قطع عضو، بازبینی داروهای دیابت ضروری است. بسیاری از بیماران در زمان ایجاد زخم نیاز به تغییر دوز یا نوع دارو دارند.
داروهای خوراکی
در برخی بیماران، داروهای خوراکی بهتنهایی قادر به کنترل مناسب قند خون نیستند و نیاز به اصلاح یا تغییر دارند.
انسولین
در بیماران با زخم فعال، انسولین اغلب انتخاب ارجح است زیرا امکان کنترل دقیقتر قند خون را فراهم میکند.
نقش تغذیه در کنترل قند خون و ترمیم زخم
تغذیه صحیح نقش دوگانهای دارد: هم قند خون را کنترل میکند و هم مواد لازم برای ترمیم زخم را فراهم میسازد.
- کاهش مصرف قندهای ساده
- افزایش مصرف پروتئین با کیفیت
- مصرف سبزیجات فیبردار
- دریافت کافی ویتامینها و مواد معدنی
کمبود پروتئین یا ریزمغذیها میتواند روند بهبود زخم را بهشدت کند کند.
پایش منظم قند خون
پایش قند خون باید بهصورت منظم و دقیق انجام شود، بهویژه در دوران درمان زخم.
- اندازهگیری روزانه قند خون
- ثبت نتایج
- بررسی نوسانات شدید
نوسانات شدید قند خون به اندازه قند بالا برای ترمیم زخم مضر هستند.
کنترل عوامل همراه با قند خون
کنترل فشار خون، چربی خون و وزن بدن نیز بخشی از مرحله دوم درمان محسوب میشود. این عوامل بهطور غیرمستقیم بر جریان خون و سلامت عروق پا تأثیر میگذارند.
- کنترل فشار خون
- کاهش کلسترول
- ترک سیگار
اشتباهات رایج در کنترل قند خون
- قطع خودسرانه دارو
- مصرف نامنظم انسولین
- رژیم غذایی نادرست
- عدم پایش قند خون
این اشتباهات میتوانند منجر به پیشرفت زخم و افزایش خطر قطع عضو شوند.
جمعبندی مرحله دوم
مرحله دوم درمان زخم پای دیابتی بدون قطع عضو، پایه ترمیم زخم است. کنترل دقیق قند خون، تنظیم دارو، تغذیه مناسب و پایش منظم، شرایط لازم برای ورود زخم به فاز بهبود را فراهم میکند. بدون این مرحله، هیچ درمان موضعی موفق نخواهد بود.

مرحله سوم درمان زخم پای دیابتی بدون قطع عضو: دبریدمان زخم
مرحله سوم درمان زخم پای دیابتی بدون قطع عضو، دبریدمان زخم است. دبریدمان به معنی برداشتن بافتهای مرده، عفونی یا غیرقابل ترمیم از سطح زخم میباشد. بدون انجام دبریدمان مناسب، هیچ زخم دیابتی وارد فاز ترمیم واقعی نخواهد شد.
بافتهای مرده محیط مناسبی برای رشد باکتریها فراهم میکنند و مانع رسیدن اکسیژن و مواد مغذی به بافت سالم میشوند. به همین دلیل، دبریدمان یکی از مؤثرترین اقدامات برای جلوگیری از پیشرفت زخم و قطع عضو محسوب میشود.
چرا دبریدمان در زخم پای دیابتی ضروری است؟
در زخمهای دیابتی، فرآیند طبیعی پاکسازی زخم توسط بدن مختل میشود. قند خون بالا و کاهش جریان خون باعث میشود بافتهای آسیبدیده باقی بمانند و روند بهبود متوقف شود.
- کاهش بار میکروبی زخم
- تحریک رشد بافت سالم
- بهبود اثرگذاری پانسمانها
- کاهش بوی بد و ترشحات
چه زمانی دبریدمان باید انجام شود؟
دبریدمان معمولاً زمانی انجام میشود که نشانههایی از بافت مرده یا عفونی در زخم مشاهده شود. این نشانهها شامل تغییر رنگ بافت، بوی بد، ترشحات چرکی یا تأخیر در بهبود زخم است.
در بسیاری از موارد، دبریدمان بهصورت مکرر و در چند جلسه انجام میشود تا زخم کاملاً تمیز و آماده ترمیم شود.
انواع دبریدمان زخم پای دیابتی
دبریدمان جراحی
در این روش، با استفاده از ابزار جراحی، بافتهای مرده و عفونی بهطور مستقیم برداشته میشوند. این روش سریع و مؤثر است و معمولاً در زخمهای عمیق یا عفونی شدید استفاده میشود.
دبریدمان مکانیکی
این روش شامل استفاده از شستشوی پرفشار یا پانسمانهای خاص برای جدا کردن بافت مرده است. دبریدمان مکانیکی معمولاً برای زخمهای سطحیتر کاربرد دارد.
دبریدمان آنزیمی
در این روش از آنزیمهای خاص برای تجزیه بافتهای مرده استفاده میشود. دبریدمان آنزیمی گزینه مناسبی برای بیمارانی است که امکان دبریدمان جراحی ندارند.
دبریدمان بیولوژیک
در موارد خاص، از لاروهای استریلشده برای حذف بافت مرده استفاده میشود. این روش بسیار انتخابی عمل میکند و به بافت سالم آسیب نمیزند.
دبریدمان و کنترل درد
با وجود اینکه بسیاری از بیماران دیابتی به دلیل نوروپاتی درد کمی احساس میکنند، دبریدمان باید با رعایت اصول کنترل درد انجام شود. استفاده از بیحسی موضعی یا داروهای مناسب اهمیت زیادی دارد.
مراقبتهای بعد از دبریدمان
پس از دبریدمان، زخم وارد فاز فعال ترمیم میشود و نیاز به مراقبت دقیقتری دارد.
- انتخاب پانسمان مناسب
- کنترل عفونت
- کاهش فشار از روی زخم
- پایش منظم زخم
اشتباهات رایج در دبریدمان زخم دیابتی
- عدم انجام دبریدمان بهموقع
- انجام دبریدمان توسط افراد غیرمتخصص
- فاصله زیاد بین جلسات دبریدمان
- بیتوجهی به کنترل قند خون همزمان
این اشتباهات میتوانند باعث عفونت شدید و افزایش خطر قطع عضو شوند.
نقش دبریدمان در جلوگیری از قطع عضو
دبریدمان صحیح و بهموقع یکی از کلیدیترین اقدامات برای نجات پا در بیماران دیابتی است. با حذف بافتهای غیرقابل ترمیم، بدن فرصت بازسازی و ترمیم بافت سالم را پیدا میکند.
جمعبندی مرحله سوم
مرحله سوم درمان زخم پای دیابتی بدون قطع عضو، دبریدمان اصولی زخم است. این مرحله بستر مناسب برای ترمیم را فراهم میکند و نقش اساسی در کنترل عفونت و جلوگیری از قطع عضو دارد. انجام صحیح دبریدمان باید حتماً توسط تیم درمانی مجرب صورت گیرد.
مرحله چهارم درمان عفونت
مرحله چهارم درمان زخم پای دیابتی بدون قطع عضو، کنترل و درمان عفونت زخم است. عفونت شایعترین عامل پیشرفت زخم دیابتی و مهمترین دلیل نیاز به قطع عضو محسوب میشود. اگر عفونت بهدرستی و بهموقع درمان نشود، میتواند به بافتهای عمقی، استخوان و حتی جریان خون گسترش پیدا کند.
در بیماران دیابتی، پاسخ ایمنی بدن به عفونت ضعیفتر است و همین موضوع باعث میشود عفونت زخم پا سریعتر و شدیدتر از افراد عادی پیشرفت کند. به همین دلیل، درمان عفونت باید کاملاً علمی، هدفمند و تحت نظر پزشک انجام شود.
چرا عفونت زخم پای دیابتی بسیار خطرناک است؟
قند خون بالا محیط مناسبی برای رشد باکتریها فراهم میکند. از طرفی، کاهش خونرسانی و نوروپاتی باعث میشود علائم عفونت دیرتر تشخیص داده شوند.
- افزایش سرعت تخریب بافت
- گسترش عفونت به استخوان (استئومیلیت)
- افزایش خطر گانگرن
- بالا رفتن احتمال قطع عضو
علائم عفونت زخم پای دیابتی
تشخیص زودهنگام عفونت نقش حیاتی در جلوگیری از پیشرفت زخم دارد. علائم ممکن است موضعی یا عمومی باشند.
- افزایش ترشحات چرکی
- بوی بد زخم
- قرمزی و تورم اطراف زخم
- گرمی غیرعادی پوست
- تب و لرز (در موارد شدید)
تشخیص عفونت زخم دیابتی
تشخیص دقیق عفونت فقط بر اساس ظاهر زخم کافی نیست. بررسیهای تکمیلی برای انتخاب درمان مناسب ضروری است.
- معاینه بالینی دقیق
- نمونهبرداری و کشت ترشحات زخم
- آزمایشهای التهابی خون
- تصویربرداری در صورت شک به درگیری استخوان
اصل طلایی درمان عفونت: آنتیبیوتیک هدفمند
انتخاب آنتیبیوتیک در زخم پای دیابتی باید بر اساس نتیجه کشت میکروبی انجام شود. مصرف خودسرانه یا تجربی آنتیبیوتیک میتواند باعث مقاوم شدن باکتریها و بدتر شدن وضعیت زخم شود.
انواع درمان آنتیبیوتیکی
- آنتیبیوتیک خوراکی برای عفونتهای خفیف
- آنتیبیوتیک تزریقی برای عفونتهای متوسط تا شدید
- درمان ترکیبی در عفونتهای پیچیده
نقش درمان موضعی در کنترل عفونت
علاوه بر درمان سیستمیک، درمان موضعی نقش مکمل مهمی در کنترل عفونت دارد.
- پانسمانهای آنتیباکتریال (نقره، ید پزشکی)
- شستشوی اصولی زخم
- تعویض منظم پانسمان
استفاده طولانیمدت و غیرعلمی از مواد ضدعفونیکننده قوی میتواند به بافت سالم آسیب بزند.
درمان عفونت استخوان (استئومیلیت)
در برخی موارد، عفونت زخم دیابتی به استخوان گسترش پیدا میکند. این وضعیت نیازمند درمان طولانیمدت و دقیق است.
- آنتیبیوتیک طولانیمدت
- دبریدمان عمیقتر
- تصویربرداری مکرر برای ارزیابی پاسخ درمان
اشتباهات رایج در درمان عفونت زخم دیابتی
- قطع زودهنگام آنتیبیوتیک
- مصرف خودسرانه دارو
- بیتوجهی به دبریدمان همزمان
- عدم کنترل قند خون در زمان عفونت
ارتباط درمان عفونت با مراحل دیگر درمان
درمان موفق عفونت زخم پای دیابتی بدون هماهنگی با مراحل قبلی و بعدی امکانپذیر نیست. کنترل قند خون، دبریدمان مناسب و پانسمان صحیح همگی مکمل درمان عفونت هستند.
جمعبندی مرحله چهارم
مرحله چهارم درمان زخم پای دیابتی بدون قطع عضو، یکی از حساسترین مراحل درمان است. تشخیص سریع عفونت، انتخاب آنتیبیوتیک هدفمند و درمان کامل میتواند از پیشرفت زخم و نیاز به قطع عضو جلوگیری کند. مدیریت عفونت باید همواره تحت نظر تیم درمانی متخصص انجام شود.
مرحله پنجم مدیریت زخم پای دیابتی: پانسمان تخصصی و اصولی
پس از کنترل قند خون، دبریدمان مناسب و مهار عفونت، زخم پای دیابتی وارد مرحلهای میشود که پانسمان تخصصی نقش تعیینکنندهای در ادامه روند ترمیم دارد. پانسمان در زخمهای دیابتی تنها پوشاندن زخم نیست، بلکه یک ابزار درمانی فعال محسوب میشود که میتواند روند بهبود را تسریع یا متوقف کند.
انتخاب نادرست پانسمان یکی از دلایل شایع مزمن شدن زخم، باز شدن مجدد آن و در نهایت پیشرفت آسیب بافتی است. به همین دلیل، این مرحله باید کاملاً بر اساس شرایط زخم و نه بهصورت روتین انجام شود.
چرا پانسمان زخم دیابتی با زخمهای معمولی متفاوت است؟
در زخم پای دیابتی، شرایط بافتی بهطور قابل توجهی با زخمهای عادی تفاوت دارد. کاهش خونرسانی، اختلال سیستم ایمنی و تأخیر در بازسازی سلولی باعث میشود زخم نیازمند مراقبتهای تخصصیتری باشد.
- حساسیت بالا به عفونت
- نیاز به رطوبت کنترلشده
- ترشح غیرقابل پیشبینی
- آسیبپذیری بافت اطراف زخم
اهداف اصلی پانسمان تخصصی
پانسمان استاندارد باید چند هدف مهم را بهطور همزمان دنبال کند:
- حفظ رطوبت ایدهآل بستر زخم
- جذب ترشحات اضافی
- کاهش بار میکروبی
- محافظت از بافت اطراف
- ایجاد محیط مناسب برای رشد بافت جدید
انتخاب پانسمان بر اساس نوع زخم
هیچ پانسمانی برای همه زخمهای دیابتی مناسب نیست. انتخاب پانسمان باید بر اساس وضعیت فعلی زخم انجام شود.
زخمهای عفونی یا مشکوک به عفونت
در این موارد از پانسمانهای آنتیباکتریال استفاده میشود که به کنترل میکروبها کمک میکنند.
- پانسمان نقره
- پانسمان حاوی ید پزشکی
زخمهای خشک یا کمترشح
در زخمهای خشک، هدف اصلی تأمین رطوبت برای تحریک ترمیم است.
- هیدروژل
- پانسمانهای مرطوبکننده
زخمهای پرترشح
ترشحات زیاد میتواند باعث آسیب به پوست اطراف زخم شود و باید بهدرستی مدیریت شود.
- پانسمان آلژینات
- پانسمان فوم
تعویض پانسمان؛ زمانبندی و اصول
تعویض بیشازحد پانسمان میتواند به بافت در حال ترمیم آسیب بزند و تعویض دیرهنگام نیز خطر عفونت را افزایش میدهد.
- تعویض بر اساس میزان ترشح
- رعایت کامل استریل
- بررسی زخم در هر بار تعویض
نقش پانسمان در کاهش درد و ناراحتی
اگرچه بسیاری از بیماران دیابتی درد کمی احساس میکنند، پانسمان مناسب میتواند از تحریک بافت و ناراحتی جلوگیری کند و کیفیت زندگی بیمار را بهبود بخشد.
اشتباهات رایج در پانسمان زخم دیابتی
- استفاده از پانسمان نامتناسب با نوع زخم
- مصرف طولانیمدت مواد ضدعفونیکننده قوی
- عدم توجه به وضعیت پوست اطراف زخم
- تعویض غیرعلمی پانسمان در منزل
ارتباط پانسمان با مراحل دیگر درمان
پانسمان بهتنهایی درمان کامل محسوب نمیشود. موفقیت این مرحله وابسته به کنترل قند خون، دبریدمان مناسب، درمان عفونت و کاهش فشار از روی پا است.
جمعبندی مرحله پنجم
مرحله پنجم مدیریت زخم پای دیابتی، مرحلهای حساس و تعیینکننده است. پانسمان تخصصی و متناسب با شرایط زخم میتواند روند ترمیم را تسریع کرده و از مزمن شدن زخم جلوگیری کند. این مرحله باید همواره تحت نظر تیم درمانی انجام شود.
درمان زخم پای دیابتی از نگاه طب سنتی ایرانی-اسلامی
زخم پای دیابتی یکی از عوارض شایع و نگرانکننده بیماری دیابت است که درمان آن به مراقبتهای تخصصی و جامع نیاز دارد. طب سنتی ایرانی-اسلامی با رویکردی طبیعی و اصلاحی به دنبال بهبود شرایط عمومی بدن، تنظیم مزاج و استفاده از داروهای گیاهی و روشهای غیرتهاجمی برای تسریع ترمیم زخم و جلوگیری از قطع عضو است.
علل زخم پای دیابتی از دیدگاه طب سنتی
در طب سنتی، سلامتی بر اساس تعادل چهار مزاج (سردی، گرمی، خشکی و رطوبت) تعریف میشود. اختلال در این تعادل باعث بروز بیماریها از جمله زخمهای مزمن میشود. در بیماران دیابتی، غالباً مزاج سرد و خشک در اندامهای تحتانی دیده میشود که منجر به ضعف گردش خون، خشکی پوست و کاهش توان ترمیمی میشود.
از نظر حکمای طب سنتی، ضعف عملکرد کبد، کلیهها و طحال نیز در ایجاد این زخمها نقش مهمی دارد، زیرا این ارگانها مسئول تصفیه خون، تولید صفرا و تنظیم رطوبت بدن هستند.
اصول کلی درمان از دیدگاه طب سنتی
- اصلاح مزاج بدن: مهمترین گام درمان بازگرداندن تعادل مزاج است. معمولاً نیاز به گرم و مرطوب کردن اندامها است.
- پاکسازی خون و بدن: استفاده از روشهایی مانند حجامت، فصد و مصرف داروهای پاککننده خون توصیه میشود.
- تقویت گردش خون موضعی: با استفاده از روغنهای گیاهی گرمکننده و ماساژ ملایم.
- تقویت سیستم ایمنی: مصرف داروهای گیاهی که خاصیت ضد التهابی و ضد میکروبی دارند.
- مراقبت موضعی از زخم: استفاده از داروهای موضعی طبیعی که بستر زخم را برای ترمیم آماده میکنند.
داروها و ترکیبات گیاهی موثر
برخی از گیاهان دارویی شناخته شده در طب سنتی که در بهبود زخمهای دیابتی موثرند عبارتند از:
عسل طبیعی
عسل با خواص ضد میکروبی، ضد التهابی و تسریعکننده ترمیم، یکی از بهترین داروهای موضعی برای زخمها است. در طب سنتی، عسل خام و طبیعی بهعنوان یک ماده شفابخش مطرح است.
روغن سیاهدانه
روغن سیاهدانه به دلیل خاصیت ضد التهابی، تقویتکننده سیستم ایمنی و بهبود گردش خون موضعی کاربرد دارد. مالیدن آن بر روی پوست اطراف زخم توصیه میشود.
آلوئهورا
این گیاه با خواص مرطوبکنندگی و ترمیمکنندگی، به تسریع بهبود زخم کمک میکند و در طب سنتی به عنوان یک تسکیندهنده قوی شناخته شده است.
بابونه و گل ختمی
دمکرده این گیاهان برای شستشوی زخم و کاهش التهاب موثر است و به حفظ پاکیزگی و تسریع ترمیم کمک میکند.
زنجبیل و زردچوبه
این دو گیاه به صورت خوراکی به بهبود گردش خون و کاهش التهاب سیستمیک کمک میکنند و در طب سنتی برای تقویت عمومی بدن توصیه شدهاند.
روشهای مراقبتی و اصلاح سبک زندگی
- تغذیه مناسب: مصرف غذاهای گرم و مرطوب مانند سوپهای گیاهی، روغن زیتون و مغزهای خوراکی.
- پرهيز از غذاهای سرد و خشک: مانند لبنیات سنگین، غذاهای سرخشده و مواد شیرین مصنوعی.
- فعالیت بدنی سبک و منظم: برای بهبود گردش خون و حفظ سلامت اندامها.
- کنترل استرس و خواب کافی: که به تعادل هورمونی و مزاجی کمک میکند.
موارد احتیاط و نکات مهم
طب سنتی تأکید میکند که درمانهای طبیعی باید مکمل درمانهای پزشکی باشند و هیچگاه جایگزین آن نشوند. همچنین مراقبتهای تخصصی، کنترل دقیق قند خون و همکاری با تیم درمانی ضروری است.
نتیجهگیری
درمان زخم پای دیابتی با رویکرد طب سنتی، مبتنی بر اصلاح مزاج، پاکسازی، تقویت گردش خون و استفاده از داروهای طبیعی است. این روشها میتوانند روند بهبود را تسریع کرده و از پیشرفت زخم جلوگیری کنند. اما رعایت همزمان درمانهای نوین پزشکی و مراقبتهای تخصصی همچنان کلید اصلی موفقیت است.
جمعبندی درمان زخم پای دیابتی از نگاه طب سنتی ایرانی-اسلامی
زخم پای دیابتی یکی از مشکلات جدی بیماران دیابتی است که درمان آن نیازمند مراقبتهای جامع و تخصصی است. طب سنتی با رویکردی مبتنی بر اصلاح مزاج و بهبود کلی وضعیت بدن، مکمل بسیار مناسبی برای درمانهای مدرن به شمار میآید.
نکات کلیدی درمان از دیدگاه طب سنتی
- اصلاح تعادل مزاج: غالباً زخمهای دیابتی با سردی و خشکی در ناحیه پا همراهاند. با گرم و مرطوب کردن مزاج اندام، شرایط بهبود فراهم میشود.
- پاکسازی و تصفیه خون: روشهایی مانند حجامت، فصد و مصرف داروهای طبیعی به دفع سموم و مواد زائد کمک میکنند.
- تقویت گردش خون موضعی: استفاده از روغنهای گیاهی و ماساژ ملایم باعث افزایش خونرسانی و تغذیه بافتهای آسیبدیده میشود.
- استفاده از داروهای طبیعی ضد التهاب و ضد میکروب: مانند عسل طبیعی، روغن سیاهدانه، آلوئهورا و گیاهان دارویی که به ترمیم سریعتر زخم کمک میکنند.
- اصلاح سبک زندگی: تغذیه سالم، پرهیز از غذاهای سرد و خشک، ورزش منظم و مدیریت استرس نقش مهمی در تسریع بهبود دارد.
- مکمل درمانهای پزشکی: طب سنتی هرگز جایگزین درمانهای تخصصی پزشکی نیست و باید بهصورت مکمل و هماهنگ با آنها استفاده شود.
اهمیت درمان همزمان و جامع
تنها با ترکیب روشهای نوین و سنتی، کنترل دقیق قند خون، مراقبت تخصصی از زخم و اصلاح سبک زندگی میتوان از پیشرفت زخم جلوگیری کرد و خطر قطع عضو را به حداقل رساند.
زخم پای دیابتی یکی از مشکلات رایج در بیماران دیابتی است که نیازمند مراقبت دقیق و درمان جامع است. طب سنتی ایرانی-اسلامی با تمرکز بر اصلاح مزاج بدن، پاکسازی خون، تقویت گردش خون موضعی و استفاده از داروهای طبیعی ضد التهاب و ضد میکروب مانند عسل طبیعی، روغن سیاهدانه و آلوئهورا، میتواند به تسریع روند بهبود کمک کند. همچنین اصلاح سبک زندگی شامل تغذیه مناسب، پرهیز از غذاهای سرد و خشک، ورزش منظم و مدیریت استرس، بخش مهمی از درمان است. با این حال، این روشها مکمل درمانهای پزشکی مدرن بوده و باید همزمان با مراقبت تخصصی و کنترل دقیق قند خون انجام شوند تا از پیشرفت زخم و نیاز به قطع عضو جلوگیری شود.
سوالات متداول درباره زخم پای دیابتی و درمانهای طب سنتی
۱. زخم پای دیابتی چیست و چرا ایجاد میشود؟
زخم پای دیابتی زخمی است که در اثر آسیب به پوست و بافتهای پای افراد مبتلا به دیابت ایجاد میشود و به دلیل مشکلات گردش خون و ضعف سیستم ایمنی، دیرتر بهبود مییابد.
۲. طب سنتی چگونه به درمان زخم پای دیابتی کمک میکند؟
طب سنتی با استفاده از داروهای طبیعی، اصلاح مزاج و تقویت سیستم ایمنی بدن، به پاکسازی بدن از سموم و ترمیم زخم کمک میکند و از عفونتهای ثانویه جلوگیری میکند.
۳. چه داروهای گیاهی در طب سنتی برای درمان زخم پای دیابتی موثر هستند؟
داروهایی مانند عسل طبیعی، روغن سیاهدانه، آلوئهورا، زردچوبه و گیاهان ضدالتهاب به طور موضعی و خوراکی در درمان زخم و کاهش التهاب موثرند.
۴. آیا طب سنتی جایگزین درمان پزشکی برای زخم پای دیابتی است؟
خیر؛ طب سنتی مکمل درمانهای پزشکی است و باید زیر نظر پزشک متخصص انجام شود تا از پیشرفت زخم و عوارض جدی جلوگیری شود.
۵. چه نکات سبک زندگی برای بهبود زخم پای دیابتی توصیه میشود؟
تغذیه مناسب، ورزش سبک، مدیریت استرس، و مراقبت منظم از پاها از مهمترین نکات برای کمک به بهبود زخم و جلوگیری از عود آن است.
۶. چگونه میتوان از ایجاد زخم پای دیابتی پیشگیری کرد؟
کنترل دقیق قند خون، مراقبت روزانه از پاها، استفاده از کفش مناسب و مراجعه منظم به پزشک از راهکارهای پیشگیری مهم است.

دکتر فرشاد احمدی
متخصص درمان پا و بازتوانی ستون فقرات