مرحله ۱ — شناخت کامل زخم پای دیابتی و عوامل خطر
در این بخش مفصل، همه آنچه باید دربارهٔ زخم پای دیابتی بدانید توضیح داده شده: تعریف، مکانیسم، نشانههای زودرس، عوامل خطر قابلتغییر و غیرقابلتغییر، و نکاتی که هر بیمار و خانوادهاش باید بدانند.
زخم پای دیابتی چیست؟
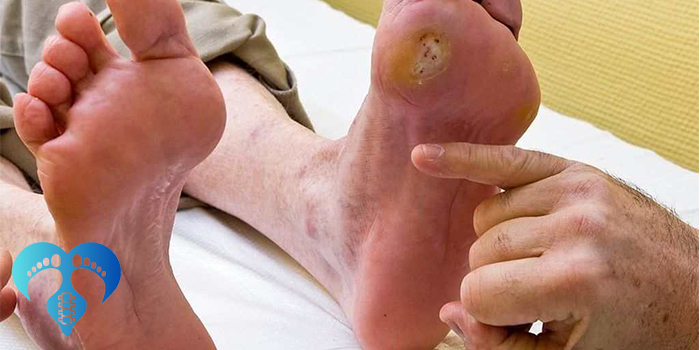
زخم پای دیابتی به زخمی گفته میشود که روی پا یا در عمق بافتهای زیرین ایجاد میشود و در افراد مبتلا به دیابت بهدلیل ترکیبی از سه عامل اصلی (نوروپاتی، اختلال گردش خون و ضعف ایمنی) شانس ترمیم طبیعی را از دست میدهد. این نوع زخمها اغلب در نقاطی از پا شکل میگیرند که فشار یا اصطکاک مکرر وجود دارد؛ مانند کف پا، پاشنه یا کنار انگشتان.
سه مکانیسم پاتوفیزیولوژیک اصلی
درک مکانیسمها به ما کمک میکند اقدامات پیشگیرانه را هدفمند برنامهریزی کنیم.
- نوروپاتی محیطی: آسیب عصبی باعث کاهش حس درد، فشار و دما میشود؛ بیمار ممکن است خراش، تاول یا جسم سخت در کف کفش را حس نکند.
- بیماری عروق محیطی: تنگی یا انسداد عروق تغذیهکننده پا، گردش خون را مختل کرده و ترمیم زخم را کند میکند.
- ضعف سیستم ایمنی و التهاب مزمن: پاسخ التهابی و ترمیمی بدن در سطح مطلوب کار نمیکند؛ عفونتها سریعتر پیشرفت میکنند.
علائم هشداردهنده و نشانههای زودرس
پیش از آنکه زخم آشکار شود، پا علامتهایی دارد که باید جدی گرفته شوند:
- بیحسی، سوزنسوزن شدن یا کاهش حس لمس
- قرمزی موضعی یا تغییر رنگ پوست
- تاول یا پوستهریزی بدون علت واضح
- ترک و خشکی شدید پاشنه
- پینههای دردناک یا ضخیم
- ترشح یا بوی نامطبوع
اگر هر کدام از این نشانهها دیده شد، باید معاینه دقیق انجام گیرد و اقدامات پیشگیرانه فوری آغاز شود.
عوامل خطر — چه چیزهایی احتمال زخم را افزایش میدهند؟
شناسایی عوامل خطر به ما کمک میکند که بیماران پرخطر را شناسایی کنیم و برنامهٔ پیشگیرانهٔ فشردهتری برای آنها تدوین کنیم. عوامل خطر را میتوان به دو دستهٔ کلی تقسیم کرد: قابلتغییر و غیرقابلتغییر.
عوامل غیرقابلتغییر
- مدت زمان طولانی ابتلا به دیابت
- سابقهٔ زخم یا قطع عضو
- سن بالا
- وجود برخی بیماریهای مادرزادی یا ساختاری پا
عوامل قابلتغییر
- کنترل نامناسب قند خون (HbA1c بالا)
- سیگار کشیدن (کاهش خونرسانی)
- اضافهوزن و فشار مکانیکی بر کف پا
- استفاده از کفش نامناسب
- عدم معاینه روزانهٔ پا
نوروپاتی چگونه باعث زخم میشود؟
نوروپاتی باعث میشود بیمار درد و فشار را حس نکند، در نتیجه بارگذاری مکرر روی یک نقطه ادامه پیدا میکند و پوست دچار پینه یا تاول میشود. اگر این ضایعه باز شود، عفونت میتواند به سرعت گسترش یابد. علاوه بر این، نوروپاتی میتواند عملکرد عضلات کوچک پا را تغییر دهد و منجر به تغییر شکل پا و توزیع نامناسب فشار شود.
بیماری عروق محیطی (PAD) و نقش آن
کاهش خونرسانی باعث میشود زخمها دیر ترمیم شوند و احتمال گسترش عفونت افزایش یابد. بیماران با PAD درد هنگام راه رفتن (کلودیکاسیون) یا کاهش نبض دورپا دارند و نیاز به ارزیابی عروقی دقیقتری دارند.
سناریوهای شایع ایجاد زخم — مثالهای عملی
پزشکان بالینی با الگوهای تکراری مواجهاند: کفش تنگ که در اثر اصطکاک لبهٔ آن یک تاول ایجاد کرده؛ ناخن که با کوتاه کردن غلط وارد گوشت شده؛ سنگ داخل کفش که بهمرور باعث نکروز موضعی میگردد. این مثالها نشان میدهند پیشگیری روزمره ساده میتواند از درصد قابلتوجهی از زخمها جلوگیری کند.
خلاصه و اقدامات فوری پیشنهادی در این مرحله
- آموزش بیمار برای تشخیص نشانههای زودرس؛
- شناسایی بیماران پرخطر (نوروپاتی، PAD، سابقهٔ زخم)؛
- تعیین برنامهٔ غربالگری (چک حس با monofilament و ارزیابی عروقی)؛
- توصیه به مراجعهٔ سریع در صورت هر علامت غیرطبیعی.
در مرحلهٔ دوم، بهصورت کامل و گامبهگام برنامههای روزمرهٔ مراقبت، انتخاب کفش، کفی، مراقبت ناخن و نکات تمرینی را بیان خواهم کرد تا بتوانید اقدامات پیشگیرانهٔ عملی را اجرا کنید.

مرحله ۲ — مراقبت روزانه و اقدامات عملی برای پیشگیری از زخم پای دیابتی
در این بخش، برنامهٔ روزمرهٔ مراقبت از پا را گامبهگام مینویسم: چکلیست روزانه، نکات شستشو، انتخاب صحیح کفش و جوراب، مراقبت ناخن، تمرینات پیشنهادی و زمان مراجعه به پزشک.
چکلیست روزانهٔ مراقبت از پا (آنچه هر روز باید انجام شود)
- معاینهٔ کامل کف پا، بین انگشتان، پاشنه و زیر ناخنها
- شستشوی ملایم با آب ولرم و صابون ملایم
- خشک کردن کامل، مخصوصاً بین انگشتان
- مشاهدهٔ قرمزی، تاول، ترک یا ترشح
- استفاده از کرم مرطوبکننده روی پاشنه (نه بین انگشتان)
- پوشیدن جوراب تمیز و کفش مناسب
نحوهٔ صحیح شستشو و خشکسازی
از آب خیلی گرم اجتناب کنید. پا را با صابون ملایم بشویید و با حولهٔ نرم اوّل سطح را خشک کرده و سپس بین انگشتان را با ملایمت خشک کنید. برای بیماران با کاهش حس، دمای آب را با دست یا آرنج کنترل کنید. استفاده از پودرهای ضدتعریق بین انگشتان معمولاً توصیه نمیشود مگر توسط پزشک.
مراقبت از پوست و مدیریت خشکی
خشکی پوست و ترک پاشنه از عوامل شروع زخم است. شبها از کرمهای مرطوبکننده مناسب استفاده کنید؛ اما از قراردادن کرم بین انگشتان خودداری کنید. برای پینههای ضخیم از سنگ پا استفادهٔ ملایم کنید و از اقدامات خودسرانه مثل کندن پینه بپرهیزید.
انتخاب کفش و جوراب مناسب
کفش باید فضای کافی برای انگشتان داشته باشد، پهن و بدون درزهای سخت باشد، زیرهٔ نرم و ضربهگیر داشته و پاشنهٔ بیش از ۲–۳ سانت نداشته باشد. کفشها را در پایان روز (وقتی پا متورمتر است) امتحان کنید. جورابها باید بدون کش تنگ و از جنس جذبکنندهٔ رطوبت باشند.
کفی و محافظهای فشار — کی و چگونه؟
در صورت وجود نقاط فشار تکراری، پینههای مکرر یا تغییر شکل پا، کفی سفارشی تجویز میشود. اسکن فشار کف پا (pressure mapping) میتواند نقاط فشار بالا را مشخص کند و کفی طوری طراحی شود که فشار را توزیع نماید. استفاده از پدهای محافظ در شروع استفاده از کفش نو یا فعالیتهای خاص نیز توصیه میشود.
مراقبت ناخن — راهنمای عملی
ناخنها را صاف ببرید و نگذارید گوشهها به شکل گود درآیند. اگر شکل ناخن غیرطبیعی است یا بیمار توانایی دید ندارد، کوتاهکردن ناخن توسط فرد آموزشدیده یا مراجعه به پادیاتریست انجام شود. هیچگاه ناخن را با ابزارهای تیز بدون مهارت کوتاه نکنید.
تمرینات پیشنهادی برای بهبود گردش خون و حس
تمرینات روزانه ساده میتواند گردش خون و عملکرد عصبی را بهبود دهد: پیادهروی روزانه ۳۰ دقیقه (در صورت توان)، بالا آوردن نوک انگشتان و پاشنه، چرخش مچ پا، تمرینات تعادلی. این تمرینها را در قالب یک روتین روزانه و بر اساس وضعیت فرد مستمر انجام دهید.
نکات تغذیهای و کنترل قند مرتبط با سلامت پا
کنترل قند خون، مدیریت چربی و فشار خون تأثیر مستقیم بر روند ترمیم و ریسک عفونت دارند. تغذیه متعادل، کاهش شکر ساده، مصرف پروتئین کافی برای ترمیم بافت و ویتامینهای ضروری (براساس تجویز پزشک) بهبود ترمیم را تسریع میکند.
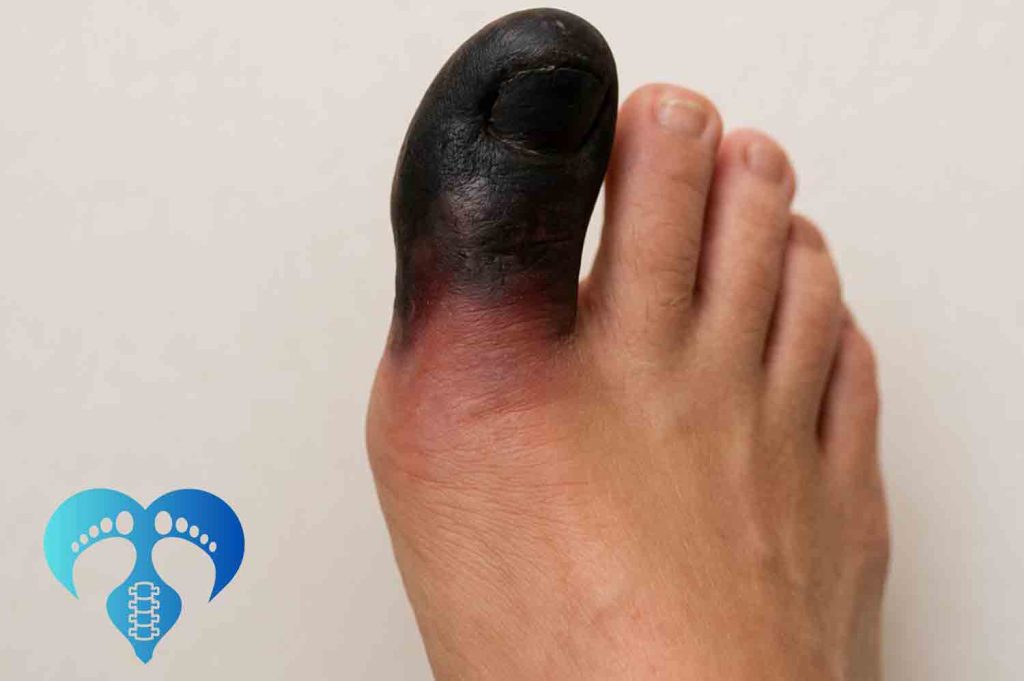
چه زمانی به پزشک مراجعه کنیم؟ (علائم هشدار فوری)
اگر هر یک از موارد زیر دیده شد باید فوراً به پزشک یا مرکز درمانی مراجعه کنید:
- ترشح بدبو یا عفونی؛
- افزایش سریع درد یا تورم؛
- تب همراه با علائم موضعی؛
- زخم یا تاولی که ظرف 48 ساعت بدتر شود؛
- ایجاد قرمزی وسیع یا ناحیهٔ داغ دور زخم.
خلاصهٔ عملی این بخش
پیشگیری در این مرحله یعنی ایجاد عادتهای روزانه: معاینه، شستشو، انتخاب کفش و جوراب درست، مراقبت ناخن و پیگیری سریع هر علامت غیرطبیعی. این روتین ساده میتواند از بسیاری از زخمها جلوگیری کند و در صورت شروع آسیب، شانس بهبودی را افزایش دهد.

مرحله ۳ — مدیریت بلندمدت، مسیر محلی و پیگیری در پیشگیری از زخم پای دیابتی
این بخش روی سازوکارهای طولانیمدت تمرکز دارد: ویزیت دورهای، اسکرینهای تخصصی، طراحی مسیرهای مراقبتی محلی، تیم بینرشتهای، سیاستهای حمایتی و شاخصهای کیفیت که سیستم مراقبت را پایدار میکنند.
اهمیت مدیریت بلندمدت
پیشگیری واقعی زمانی محقق میشود که اقدامات روزمره (مرحلهٔ دوم) به یک سیستم منسجم و پیوسته متصل شود. مدیریت بلندمدت شامل ویزیتهای دورهای، اسکنها و برنامههای آموزشی دورهای است. هدف، شناسایی زودهنگام تغییرات، اصلاح مداخلات و پشتیبانی از بیمار در طول زمان است.
زمانبندی ویزیتها — چه کسی کی را ببیند؟
تقسیمبندی ساده بر اساس ریسک:
- ریسک پایین: معاینه سالیانه پای کامل.
- ریسک متوسط: ویزیت هر 6 ماه + آموزش و بررسی کفش/کفی.
- ریسک بالا (نوروپاتی یا سابقه زخم): ویزیت هر 3 ماه همراه با تستهای تخصصی و برنامهٔ کفی اختصاصی.
تستهای تخصصی که باید دورهای انجام شوند
تعدادی تست وجود دارد که بهصورت دورهای انجام داده میشوند تا ریسک زخم را کم کنند:
- Monofilament test: بررسی حس لمس با نخ نایلونی 10 گرم که کمبود حس را نشان میدهد.
- Vibration test (Tuning fork): بررسی حس ارتعاشات.
- ABI / Doppler: بررسی جریان خون و شاخص مچ-بازو برای شناسایی PAD.
- Pressure mapping: شناسایی نقاط فشار بالا در کف پا برای طراحی کفی.
نقش تیم بینرشتهای
یک تیم کارآمد شامل پزشک، پرستار دیابت، پادیاتریست، ارتزکار، فیزیوتراپیست و در صورت نیاز جراح عروق است. هماهنگی بین اعضا و تبادل اطلاعات دربارهٔ وضعیت بیمار (عکسهای مستندسازیشده، گزارش فشار نقاط، نتایج تستها) باعث تصمیمگیری سریع و دقیق میشود.
طراحی مسیر مراقبتی محلی (Geo-pathway)
مسیر مراقبتی محلی مفهومی است که دسترسی بیمار را به خدمات ضروری تضمین میکند. عناصر مهم:
- فهرست مراکز محلی دارای خدمات پا (پادیاتری، فیزیوتراپی، ارتز)
- نقشهٔ تماسها و ساعات کاری
- دسترسی آسان برای ویزیتهای دورهای و اورژانسی
- کانالهای پیامکی یا اپ ساده برای ارسال عکس و دریافت راهنمایی اولیه
آموزش و تقویت خودمدیریتی در سطح جامعه
برنامههای آموزشی محلی باید ساده، قابلفهم و متناسب با سطح سواد سلامت جامعه باشند. این برنامهها ممکن است شامل جلسات حضوری، ویدیوهای کوتاه آموزشی، بروشورهای تصویری و آموزش بهداشتیاران محلی باشند. آموزش خانواده نیز حیاتی است؛ بسیاری از بیماران سالمند به کمک خانواده برای معاینه و پیگیری نیاز دارند.
سیاستهای حمایتی و دسترسی اقتصادی
یکی از موانع پیشگیری، هزینهٔ کفیهای سفارشی و کفشهای مناسب است. سیاستهای حمایتی محلی میتواند شامل کمک هزینه، تخفیف بیمهای یا برنامههای خیریه برای تأمین این اقلام باشد. مراکز میتوانند بستههای پیشگیری (شامل کیف مراقبت، کفش یا کفی ابتدایی و آموزش) ارائه دهند.
پایش کیفیت و شاخصها
مراکز باید شاخصهایی را پایش کنند تا عملکرد سیستم را بسنجند. نمونهٔ شاخصها:
- درصد بیماران دیابتی معاینهشده سالانهٔ پای کامل
- میانگین زمان پاسخ به گزارش زخم
- درصد بیماران دارای کفی سفارشی در گروههای پرخطر
- نرخ زخمهای جدید و نرخ قطع عضو
عملیات اورژانسی محلی — الگوریتم پاسخ
الگوریتم ساده برای پاسخ محلی: بیمار یا مراقب عکس و شرح وضعیت را به تیم ارسال میکند → ارزیابی سریع توسط پرستار یا پزشک داخل اپ/پیامک → اگر علامت خطر وجود داشت ارجاع فوری به کلینیک یا بیمارستان → در غیر اینصورت راهنمایی مراقبتی تا ویزیت حضوری. این مسیر زمان تصمیمگیری را سریع میکند و از تأخیرهای مهلک جلوگیری مینماید.
خلاصهٔ این مرحله و پیشنهاد اجرایی
مدیریت بلندمدت نیاز به طرحریزی، تیم محلی و پشتیبانی اجتماعی دارد. با ایجاد مسیرهای محلی مراقبتی، آموزش جامع و پایش کیفیت، میتوان نرخ زخم و قطع عضو را بهصورت چشمگیری کاهش داد. پیشنهاد اجرایی: طراحی یک پروتکل محلی 6 ماهه برای گروههای پرخطر با هدف کاهش ۳۰٪ زخمهای جدید در سال اول.
زخم پای دیابتی یکی از شایعترین و جدیترین عوارض دیابت است که در صورت بیتوجهی میتواند به عفونتهای شدید، تخریب بافتی و حتی قطع عضو منجر شود. پیشگیری از زخم پا بسیار سادهتر، کمهزینهتر و مؤثرتر از درمان آن است و بخش مهمی از مراقبت روزانه بیماران دیابتی محسوب میشود. در این مقاله، با نگاهی جامع و علمی، عوامل اصلی ایجاد زخم پای دیابتی مانند نوروپاتی، اختلال گردش خون، پینه، کفش نامناسب و کنترل ضعیف قند خون بررسی میشود. سپس بهترین راههای پیشگیری از زخم—including مراقبت روزانه پا، انتخاب کفش استاندارد، استفاده از کفیهای طبی، مرطوبسازی پوست، کنترل قند خون، و اجتناب از راه رفتن پابرهنه—به صورت مرحلهبهمرحله تشریح شده است.
این مقاله علاوه بر ارائه نکات عملی مانند بازرسی روزانه پا، نحوه شستوشوی صحیح، خشک کردن بین انگشتان، مدیریت وزن و ترک سیگار، اهمیت مراجعه منظم به پزشک یا متخصص پای دیابتی را نیز مورد تأکید قرار میدهد. همچنین علائم هشدار اولیه که نیازمند مراجعه فوری به پزشک هستند معرفی میشوند تا از پیشرفت مشکلات جلوگیری شود.
هدف این مقاله افزایش آگاهی بیماران دیابتی، خانوادهها و مراقبان از اهمیت مراقبت پا و ارائه راهکارهایی کاربردی، قابلاجرا و علمی برای پیشگیری از زخم پای دیابتی است تا جلوی عوارض خطرناک و پرهزینه در مراحل بعدی گرفته شود.
| ردیف | عنوان | توضیحات |
|---|---|---|
| 1 | عوامل خطر زخم پای دیابتی | نوروپاتی دیابتی، اختلال گردش خون، قند خون کنترلنشده، کفش نامناسب، سابقه زخم قبلی، کالوس (پینه)، چاقی، سیگار، خشکی پوست. |
| 2 | علائم هشدار اولیه | بیحسی، گزگز و سوزش پا، تغییر رنگ پوست، زخمهای کوچک دیر بهبود، سردی پا، ترک پا، ورم انگشتان یا پاشنه، بوی غیرعادی. |
| 3 | اقدامات ضروری روزانه | شستوشوی روزانه پا، خشککردن کامل بین انگشتان، استفاده از کرم مرطوبکننده، بررسی کامل کف پا و بین انگشتان، پوشیدن جوراب پنبهای. |
| 4 | اقدامات پیشگیرانه بلندمدت | کنترل قند خون، انتخاب کفش مناسب، مراجعه منظم به متخصص پای دیابتی، اصلاح کالوس و ناخنها توسط متخصص، ترک سیگار، مدیریت وزن. |
| 5 | موارد نیازمند مراجعه فوری به پزشک | هر نوع زخم، ترشح، بوی غیرعادی، تب، تغییر رنگ شدید، درد ناگهانی، ورم زیاد، عدم بهبودی ظرف ۲۴ تا ۴۸ ساعت. |
سوالات متداول درباره پیشگیری از زخم پای دیابتی
۱. زخم پای دیابتی چیست و چرا ایجاد میشود؟
زخم پای دیابتی یک جراحت باز یا عفونت در ناحیه پا است که معمولاً به دلیل کاهش حس (نوروپاتی)، اختلال گردش خون، خشکی پوست و آسیبهای کوچک درماننشده به وجود میآید. افراد دیابتی به دلیل قند خون بالا و ضعف سیستم ایمنی بیشتر در معرض این زخمها قرار دارند.
۲. چه عواملی خطر ابتلا به زخم پای دیابتی را افزایش میدهند؟
نوروپاتی دیابتی، کفش نامناسب، قند خون کنترلنشده، پینه و کالوس، سیگار، اضافه وزن و سابقه زخم قبلی از مهمترین عوامل خطر هستند. کنترل سبک زندگی و مراقبت روزانه میتواند این خطرات را بهطور چشمگیری کاهش دهد.
۳. چگونه بهطور روزانه میتوان از زخم پای دیابتی پیشگیری کرد؟
بررسی روزانه پاها، شستوشو و خشککردن کامل پا مخصوصاً بین انگشتان، استفاده از مرطوبکننده، جلوگیری از راه رفتن پابرهنه، انتخاب کفش راحت و کنترل فشار نقاط حساس از اقدامات مهم مراقبت روزانه پا در بیماران دیابتی است.
۴. بهترین کفش برای پیشگیری از زخم پای دیابتی چیست؟
بیماران دیابتی باید از کفشهایی با پنجه پهن، کفی نرم، بدون دوخت داخلی، پاشنه مناسب و قابلیت تهویه خوب استفاده کنند. کفش طبی استاندارد میتواند فشار را از نقاط حساس پا کاهش داده و از ایجاد زخم جلوگیری کند.
۵. نقش کنترل قند خون در پیشگیری از زخم پای دیابتی چیست؟
قند خون بالا باعث آسیب اعصاب و عروق پا میشود و سرعت ترمیم زخم را کاهش میدهد. کنترل دقیق قند خون، یکی از مهمترین راههای پیشگیری از زخم پای دیابتی است و به کاهش التهاب و جلوگیری از عفونت کمک میکند.
۶. آیا کفی طبی برای بیماران دیابتی لازم است؟
بله. کفی طبی با کاهش فشار نقاط حساس، جلوگیری از پینه و توزیع مناسب وزن بدن، خطر ایجاد زخم را کاهش میدهد. برای بیماران با تغییر شکل پا یا سابقه زخم، کفی طبی سفارشی بسیار ضروری است.
۷. چه زمانی باید به پزشک متخصص پا مراجعه کرد؟
هرگونه قرمزی، زخم کوچک، تاول، ترشح، تغییر رنگ پوست، بوی نامعمول، یا درد ناگهانی پا در بیماران دیابتی نیازمند مراجعه سریع به متخصص است. عدم توجه میتواند به عفونت شدید یا حتی قطع عضو منجر شود.

دکتر فرشاد احمدی
پودیاتری و بازتوانی ستون فقرات