پیشگیری از زخم پای دیابتی
مقدمه
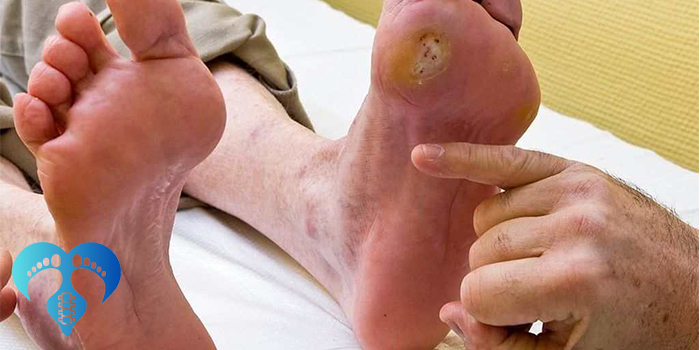
دیابت mellitus یک بیماری مزمن متابولیک است که با افزایش قند خون مشخص میشود و در صورت کنترل ناکافی، میتواند به عوارض متعددی در ارگانهای مختلف منجر شود. یکی از مهمترین و ناتوانکنندهترین این عوارض، زخم پای دیابتی است. زخم پای دیابتی نتیجه تعامل پیچیدهای از نوروپاتی محیطی، کاهش خونرسانی، تغییرات بیومکانیکی پا و عوامل عفونی است. برآورد میشود که درصد قابلتوجهی از بیماران دیابتی در طول زندگی خود حداقل یک بار دچار زخم پا شوند.
اهمیت پیشگیری از زخم پای دیابتی نهتنها به دلیل کاهش هزینههای درمانی، بلکه به دلیل حفظ استقلال فردی، پیشگیری از قطع عضو و افزایش امید به زندگی بیماران است. مطالعات نشان دادهاند که بخش عمدهای از زخمهای پای دیابتی با آموزش مناسب و مراقبتهای پیشگیرانه قابل اجتناب هستند. بنابراین، تمرکز بر پیشگیری بهعنوان مؤثرترین استراتژی مدیریت این عارضه مطرح میشود.
اپیدمیولوژی و اهمیت بالینی زخم پای دیابتی
شیوع دیابت در جهان رو به افزایش است و ایران نیز از این روند مستثنی نیست. با افزایش تعداد مبتلایان به دیابت، میزان بروز عوارض مزمن از جمله زخم پای دیابتی نیز افزایش مییابد. زخم پای دیابتی یکی از شایعترین علل بستری بیماران دیابتی در بیمارستانها به شمار میرود.
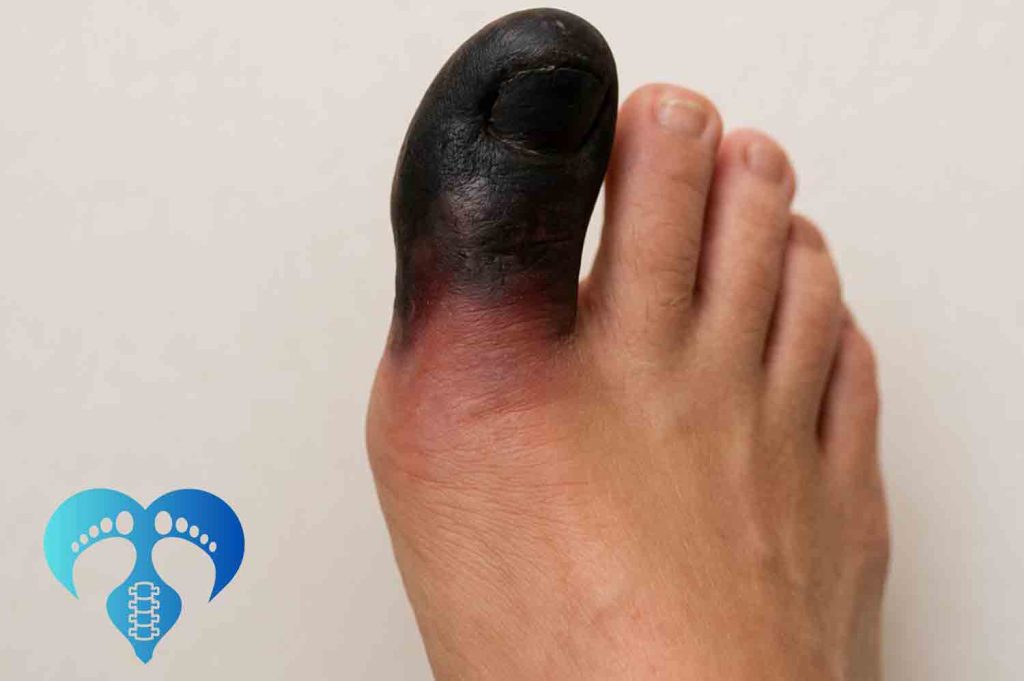
از نظر بالینی، زخم پای دیابتی میتواند پیامدهای جدی به همراه داشته باشد. این زخمها اغلب دیر بهبود مییابند و مستعد عفونت هستند. عفونتهای عمقی میتوانند به استئومیلیت و در نهایت قطع عضو منجر شوند. علاوه بر این، زخمهای مزمن پا تأثیر منفی قابلتوجهی بر کیفیت زندگی بیماران دارند و میتوانند باعث درد، محدودیت حرکتی، افسردگی و انزوای اجتماعی شوند.
پاتوفیزیولوژی زخم پای دیابتی
درک مکانیسمهای ایجاد زخم پای دیابتی برای طراحی راهبردهای پیشگیرانه ضروری است. سه عامل اصلی در ایجاد این زخمها نقش دارند:
1. نوروپاتی دیابتی
نوروپاتی محیطی شایعترین عامل خطر زخم پای دیابتی است. کاهش یا از بین رفتن حس درد، فشار و دما در پاها باعث میشود بیمار متوجه آسیبهای کوچک، تاولها یا فشارهای غیرطبیعی نشود. در نتیجه، این آسیبها بدون درمان باقی مانده و به زخم تبدیل میشوند.
2. بیماری عروق محیطی
کاهش خونرسانی به اندام تحتانی در بیماران دیابتی باعث اختلال در ترمیم زخم و افزایش خطر نکروز بافتی میشود. ایسکمی مزمن میتواند حتی آسیبهای کوچک را به زخمهای شدید تبدیل کند.
3. تغییرات بیومکانیکی و فشارهای غیرطبیعی
دفورمیتیهای پا مانند انگشت چکشی، هالوکس والگوس و محدودیت حرکتی مفاصل میتوانند باعث توزیع نامناسب فشار در کف پا شوند. این فشارهای موضعی در طول زمان به تخریب پوست و ایجاد زخم منجر میشوند.
عوامل خطر زخم پای دیابتی
شناسایی عوامل خطر، نخستین گام در پیشگیری مؤثر است. مهمترین عوامل خطر عبارتاند از:
سابقه زخم یا قطع عضو قبلی
نوروپاتی محیطی
بیماری عروق محیطی
کنترل نامناسب قند خون
دفورمیتیهای پا
استفاده از کفش نامناسب
سیگار کشیدن
کاهش بینایی
عدم آگاهی و آموزش ناکافی بیمار
بیمارانی که چند عامل خطر را بهطور همزمان دارند، در معرض خطر بالاتری برای ابتلا به زخم پای دیابتی هستند.
غربالگری و ارزیابی پا در بیماران دیابتی
غربالگری منظم پا یکی از مؤثرترین راهکارهای پیشگیری است. توصیه میشود تمام بیماران دیابتی حداقل سالی یک بار تحت معاینه کامل پا قرار گیرند و بیماران پرخطر با فواصل کوتاهتر بررسی شوند.
اجزای ارزیابی پا
بررسی پوست از نظر خشکی، ترک، پینه و زخم
ارزیابی حس با استفاده از مونوفیلامان
بررسی نبضهای محیطی
ارزیابی دفورمیتیها و دامنه حرکتی مفاصل
بررسی کفش و نحوه راه رفتن بیمار
تشخیص زودهنگام مشکلات پا میتواند از پیشرفت آنها به زخم جلوگیری کند.
مراقبتهای روزانه پا
آموزش مراقبتهای روزانه پا نقش کلیدی در پیشگیری از زخم دارد. بیماران باید به انجام اقدامات زیر تشویق شوند:
شستوشوی روزانه پاها با آب ولرم و صابون ملایم
خشک کردن کامل پاها بهویژه بین انگشتان
بررسی روزانه پاها از نظر هرگونه تغییر رنگ، تاول یا زخم
استفاده از کرم مرطوبکننده برای جلوگیری از خشکی پوست (بهجز بین انگشتان)
کوتاه کردن صحیح ناخنها
اجتناب از راه رفتن با پای برهنه
این اقدامات ساده میتوانند بهطور قابلتوجهی خطر آسیبهای پوستی را کاهش دهند.
نقش کفش و کفی مناسب در پیشگیری
کفش نامناسب یکی از عوامل مهم ایجاد زخم پای دیابتی است. کفش مناسب باید دارای ویژگیهای زیر باشد:
اندازه مناسب و فضای کافی برای انگشتان
کفی نرم و جذبکننده فشار
عدم وجود درزهای داخلی برجسته
ثبات مناسب پاشنه
استفاده از کفیهای طبی میتواند به توزیع یکنواخت فشار و کاهش نقاط پرفشار کمک کند. بیماران پرخطر ممکن است به کفشهای سفارشی نیاز داشته باشند.
کنترل قند خون و نقش آن در پیشگیری
کنترل مناسب قند خون پایه و اساس پیشگیری از تمام عوارض دیابت از جمله زخم پای دیابتی است. هیپرگلیسمی مزمن با تشدید نوروپاتی، کاهش ایمنی و اختلال در ترمیم زخم همراه است.
پایبندی به رژیم غذایی مناسب، مصرف منظم داروها، پایش قند خون و پیگیری پزشکی منظم از ارکان اصلی کنترل دیابت محسوب میشوند.
سبک زندگی سالم و پیشگیری از زخم پای دیابتی
اصلاح سبک زندگی نقش مهمی در کاهش خطر زخم دارد. فعالیت بدنی منظم (متناسب با شرایط بیمار)، ترک سیگار، کنترل وزن و مدیریت استرس میتوانند به بهبود گردش خون و کنترل بهتر دیابت کمک کنند.
سیگار کشیدن بهطور خاص با تشدید بیماری عروق محیطی و افزایش خطر قطع عضو مرتبط است و ترک آن باید بهعنوان یک اولویت مطرح شود.
آموزش بیمار و خانواده
آموزش مؤثر بیماران و خانوادههای آنها یکی از ارکان اصلی پیشگیری است. بیماران باید درک روشنی از خطرات، علائم هشداردهنده و اهمیت مراقبتهای روزانه داشته باشند.
برنامههای آموزشی باید ساده، قابلفهم و متناسب با سطح سواد بیمار طراحی شوند و بهصورت مداوم تکرار گردند.
نقش تیم درمانی چندرشتهای
پیشگیری موفق از زخم پای دیابتی نیازمند همکاری یک تیم چندرشتهای شامل پزشک، پرستار، متخصص پا (پودیاتریست)، متخصص تغذیه و آموزشدهنده دیابت است. این رویکرد جامع میتواند به شناسایی زودهنگام مشکلات، ارائه مراقبتهای هماهنگ و کاهش عوارض کمک کند.
نقش پرستاری در پیشگیری از زخم پای دیابتی
پرستاران نقش محوری در پیشگیری، شناسایی زودهنگام و آموزش بیماران دیابتی دارند. ارتباط مستمر پرستار با بیمار این امکان را فراهم میکند که تغییرات جزئی در وضعیت پا بهسرعت شناسایی شود. پرستاران میتوانند از طریق آموزش مهارتهای خودمراقبتی، بررسی منظم پاها، ارزیابی کفش و تشویق بیمار به پایبندی درمانی، نقش مؤثری در کاهش بروز زخم ایفا کنند.
پرستاران همچنین در مراکز درمانی مسئول غربالگری بیماران پرخطر، ثبت دقیق وضعیت پا و ارجاع بهموقع به پزشک یا متخصص پا هستند. آموزش پرستاران در زمینه پای دیابتی یکی از راهبردهای کلیدی نظام سلامت برای کاهش قطع عضو محسوب میشود.
پیشگیری ثانویه و ثالثیه
پیشگیری از زخم پای دیابتی تنها به اقدامات اولیه محدود نمیشود. پیشگیری ثانویه شامل شناسایی زودهنگام زخمهای سطحی و مداخلات سریع برای جلوگیری از پیشرفت آنها است. در این مرحله، پانسمان مناسب، کاهش فشار از ناحیه زخم و کنترل عفونت اهمیت دارد.
پیشگیری ثالثیه بر کاهش عوارض، جلوگیری از عود زخم و پیشگیری از قطع عضو تمرکز دارد. بیمارانی که سابقه زخم دارند، نیازمند مراقبتهای ویژه، پیگیری منظم و استفاده از کفشهای طبی سفارشی هستند.
نقش فناوریهای نوین در پیشگیری
پیشرفتهای فناوری نقش روبهرشدی در پیشگیری از زخم پای دیابتی دارند. استفاده از حسگرهای هوشمند برای اندازهگیری فشار کف پا، اپلیکیشنهای پایش سلامت و سیستمهای تلهمدیسین میتوانند به شناسایی زودهنگام خطر کمک کنند.
این فناوریها بهویژه برای بیماران سالمند یا ساکن مناطق دورافتاده مفید هستند و امکان ارتباط مستمر با تیم درمانی را فراهم میکنند.
چالشها و موانع پیشگیری
با وجود اثربخشی راهکارهای پیشگیرانه، موانعی مانند کمبود آگاهی بیماران، محدودیتهای اقتصادی، دسترسی ناکافی به خدمات تخصصی و عدم پایبندی درمانی وجود دارد. شناسایی این چالشها و طراحی مداخلات متناسب با شرایط فرهنگی و اجتماعی جامعه، برای موفقیت برنامههای پیشگیری ضروری است.
درمان و مدت زمان بهبود زخم پای دیابتی
زخم پای دیابتی یکی از شایعترین و جدیترین عوارض دیابت محسوب میشود که در صورت عدم درمان بهموقع میتواند به عفونتهای شدید، درگیری استخوان و حتی قطع عضو منجر شود. مدت زمان درمان زخم پای دیابتی به عواملی مانند شدت زخم، میزان عفونت، وضعیت گردش خون، کنترل قند خون و پایبندی بیمار به مراقبتهای درمانی بستگی دارد.
کاهش فشار (تخلیه بار) و نقش آن در درمان
یکی از مهمترین اصول در تسریع روند درمان زخم پای دیابتی، کاهش فشار از ناحیه آسیبدیده است که از آن با عنوان «تخلیه بار» یاد میشود. فشار ناشی از راه رفتن، ایستادن طولانی یا بالا رفتن از پلهها میتواند باعث گسترش زخم و تشدید عفونت شود. به همین دلیل پزشک معالج ممکن است روشهای زیر را برای محافظت از پا توصیه کند:
استفاده از کفیهای طبی مناسب برای جلوگیری از ایجاد میخچه
پوشیدن کفشهای مخصوص بیماران دیابتی
استفاده از بریسها و وسایل محافظ پا
بهکارگیری چسبها و پانسمانهای تخصصی زخم پای دیابتی
دبریدمان و کنترل عفونت
پزشکان میتوانند با انجام دبریدمان (برداشتن بافتهای مرده و نکروزه اطراف زخم) و پاکسازی زخم از اجسام خارجی، روند ترمیم را تسریع کنند. عفونت یکی از جدیترین عوارض زخم پای دیابتی است و نیاز به درمان فوری دارد. در برخی موارد، نمونهای از بافت زخم برای شناسایی عامل عفونی و تعیین آنتیبیوتیک مؤثر به آزمایشگاه ارسال میشود.
در صورت مشکوک بودن به عفونت استخوان، ممکن است تصویربرداری با اشعه ایکس یا سایر روشهای تشخیصی تجویز شود. برای کاهش خطر عفونت زخم پای دیابتی رعایت نکات زیر ضروری است:
حمام منظم پا با آب ولرم جهت بهبود گردش خون
ضدعفونی کردن پوست اطراف زخم با مواد مناسب و تحت نظر پزشک
خشک نگهداشتن زخم و تعویض منظم پانسمان
استفاده از درمانهای آنزیمی
بهکارگیری پانسمانهای حاوی آلژینات کلسیم جهت مهار رشد باکتریها
مراحل درمان زخم پای دیابتی
درمان زخم پای دیابتی معمولاً بهصورت مرحلهای انجام میشود و اهداف مشخصی را دنبال میکند:
پیشگیری از عفونی شدن زخم: شستوشوی روزانه زخم و تعویض منظم پانسمان
حذف فشار و آسیب فیزیکی: استفاده از کفشهای مخصوص، عصا یا ویلچر و در صورت نیاز جراحی اصلاحی
برداشتن بافتهای مرده: حذف سلولهای نکروزه برای تسهیل ترمیم
ضدعفونی و درمان دارویی: استفاده از ضدعفونیکنندهها و آنتیبیوتیکها در صورت نیاز
کنترل بیماریهای زمینهای: تنظیم قند خون، فشار خون و سایر عوامل مؤثر
بسیاری از زخمهای غیرعفونی بدون نیاز به جراحی درمان میشوند، اما در موارد پیشرفته و درگیری استخوان ممکن است مداخله جراحی ضروری باشد.
دارودرمانی در زخم پای دیابتی
در صورتی که علیرغم مراقبتهای مناسب، عفونت پیشرفت کند، پزشک ممکن است داروهایی مانند آنتیبیوتیکها یا داروهای ضدانعقاد تجویز کند. بسیاری از آنتیبیوتیکهای مورد استفاده، باکتری استافیلوکوکوس اورئوس را که یکی از شایعترین عوامل عفونت زخم است، هدف قرار میدهند.
روشهای جراحی
در زخمهای پیشرفته و وسیع، جراحی میتواند با کاهش فشار از ناحیه زخم، به بهبود کمک کند. اصلاح ناهنجاریهای پا یا تراش استخوان از جمله این اقدامات است. با این حال، روشهای جراحی معمولاً بهعنوان آخرین گزینه درمانی در نظر گرفته میشوند.
پیشگیری از زخم پای دیابتی
مطالعات نشان دادهاند که بیش از نیمی از زخمهای پای دیابتی دچار عفونت میشوند و حدود ۲۰ درصد از عفونتهای متوسط تا شدید به قطع عضو میانجامند. ازاینرو، پیشگیری نقش اساسی در مدیریت این عارضه دارد. کنترل مداوم قند خون و رعایت مراقبتهای روزانه پا میتواند خطر بروز زخم را به میزان قابلتوجهی کاهش دهد.
اقدامات پیشگیرانه شامل موارد زیر است:
شستوشوی روزانه پاها
کوتاه کردن صحیح ناخنها
خشک کردن کامل پاها پس از استحمام
استفاده از مرطوبکننده مناسب
تعویض منظم جوراب
مراجعه به پزشک در صورت مشاهده میخچه
استفاده از کفش طبی و استاندارد
احتمال عود زخم پای دیابتی پس از درمان وجود دارد و بافت اسکار میتواند مستعد عفونت باشد. به همین دلیل استفاده مداوم از کفشهای مخصوص بیماران دیابتی و پیگیری منظم پزشکی توصیه میشود.
چرا کنترل قند خون در پیشگیری از زخم پا مهم است؟
کنترل مناسب قند خون پایه و اساس پیشگیری از تمام عوارض دیابت است. هیپرگلیسمی مزمن (قند خون بالا) با تشدید نوروپاتی (آسیب عصبی)، کاهش ایمنی بدن و اختلال در فرآیند ترمیم زخم همراه است. بنابراین، نگه داشتن قند خون در محدوده نرمال خطر آسیبهای عصبی و عروقی که منجر به زخم میشوند را به شدت کاهش میدهد.
مراقبتهای روزانه پا برای بیمار دیابتی شامل چه اقداماتی است؟
بیماران باید روزانه پاهای خود را با آب ولرم و صابون ملایم بشویند و کاملاً خشک کنند (بهویژه بین انگشتان). بررسی روزانه پاها برای مشاهده هرگونه تغییر رنگ، تاول یا زخم، استفاده از کرم مرطوبکننده (بهجز بین انگشتان)، کوتاه کردن صحیح ناخنها و اجتناب از راه رفتن با پای برهنه از اقدامات کلیدی هستند.
ویژگیهای یک کفش مناسب برای بیماران دیابتی چیست؟
کفش مناسب باید اندازه دقیق داشته باشد و فضای کافی برای حرکت انگشتان را فراهم کند. کفی آن باید نرم باشد و فشار را جذب کند. همچنین کفش نباید درزهای داخلی برجستهای داشته باشد که باعث سایش پوست شود و پاشنه آن باید پایداری مناسبی داشته باشد. در برخی موارد، استفاده از کفیهای طبی برای توزیع یکنواخت فشار ضروری است.
نقش پرستاران در پیشگیری از زخم پای دیابتی چیست؟
پرستاران نقش محوری در آموزش، شناسایی زودهنگام و پیگیری دارند. آنها مهارتهای خودمراقبتی را به بیماران آموزش میدهند، وضعیت پا را بهطور منظم بررسی میکنند، کفش بیمار را ارزیابی کرده و به پایبندی درمانی کمک میکنند. پرستاران همچنین مسئول غربالگری بیماران پرخطر و ارجاع بهموقع به متخصصان هستند.
عوامل خطر اصلی برای ایجاد زخم پای دیابتی کدامند؟
مهمترین عوامل خطر شامل سابقه زخم یا قطع عضو قبلی، نوروپاتی محیطی (کاهش حس)، بیماری عروق محیطی (کاهش خونرسانی)، کنترل نامناسب قند خون، دفورمیتیهای پا، استفاده از کفش نامناسب، سیگار کشیدن و کاهش بینایی است.

دکتر فرشاد احمدی
متخصص پادرمان و بازتوان ستون فقرات