طب نوین و پای دیابتی؛ نقش پاپزشکی در کنترل عوارض بلندمدت
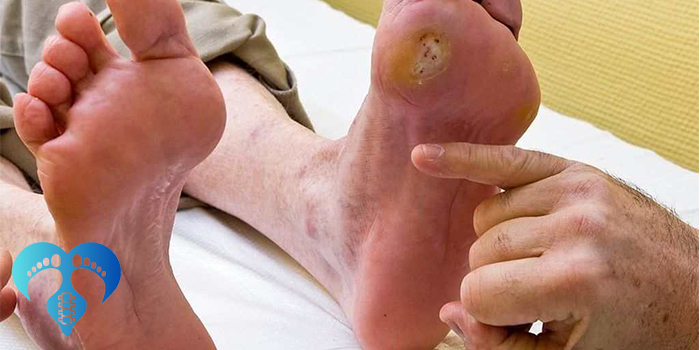
پای دیابتی یکی از جدیترین عوارض بیماری دیابت است که در صورت عدم پیشگیری و مراقبت تخصصی میتواند منجر به زخمهای مزمن، عفونتهای عمیق، تخریب بافت و حتی قطع عضو شود. بسیاری از بیماران زمانی به مراکز درمانی مراجعه میکنند که زخم ایجاد شده و روند درمان پیچیده، زمانبر و پرهزینه شده است.
در رویکردهای نوین درمانی، تمرکز اصلی بر پیشگیری از پای دیابتی و کنترل عوارض بلندمدت قبل از ایجاد زخم است. در این میان، پاپزشکی تخصصی در مجموعههایی مانند «طب نوین» با ارزیابی منظم، اصلاح فشار کف پا، حذف پینه، مراقبت ناخن و آموزش بیمار، نقش کلیدی در کاهش ریسک عوارض ایفا میکند.
هدف این مقاله بررسی جامع نقش پاپزشکی در مدیریت پای دیابتی و ارائه راهکارهایی کاربردی برای جلوگیری از پیشرفت عوارض است.
پای دیابتی چیست و چگونه ایجاد میشود؟
پای دیابتی یک عارضه تدریجی است که معمولاً در اثر کنترل نامناسب قند خون در طول زمان ایجاد میشود. این عارضه نتیجه ترکیب سه عامل اصلی است:
1. نوروپاتی محیطی (آسیب عصبی)
افزایش مزمن قند خون به اعصاب محیطی آسیب میزند. در نتیجه، بیمار حس درد، گرما و فشار را بهدرستی احساس نمیکند. این کاهش حس باعث میشود آسیبهای کوچک بدون توجه باقی بمانند.
2. بیماری عروق محیطی
کاهش جریان خون در اندام تحتانی باعث میشود اکسیژن و مواد مغذی کافی به بافتها نرسد. این موضوع روند ترمیم زخم را کند کرده و احتمال عفونت را افزایش میدهد.
3. ضعف سیستم ایمنی
در دیابت کنترلنشده، عملکرد سیستم ایمنی مختل میشود و بدن توانایی مقابله مؤثر با عفونتها را از دست میدهد.
روند ایجاد پای دیابتی معمولاً به این شکل است:
افزایش قند خون → آسیب عصبی → کاهش حس → فشار مکرر → تشکیل پینه → خونریزی زیرپوستی → زخم → عفونت.
درک این روند نشان میدهد که چرا پیشگیری قبل از ایجاد زخم اهمیت حیاتی دارد.
چرا کنترل عوارض بلندمدت پای دیابتی اهمیت دارد؟
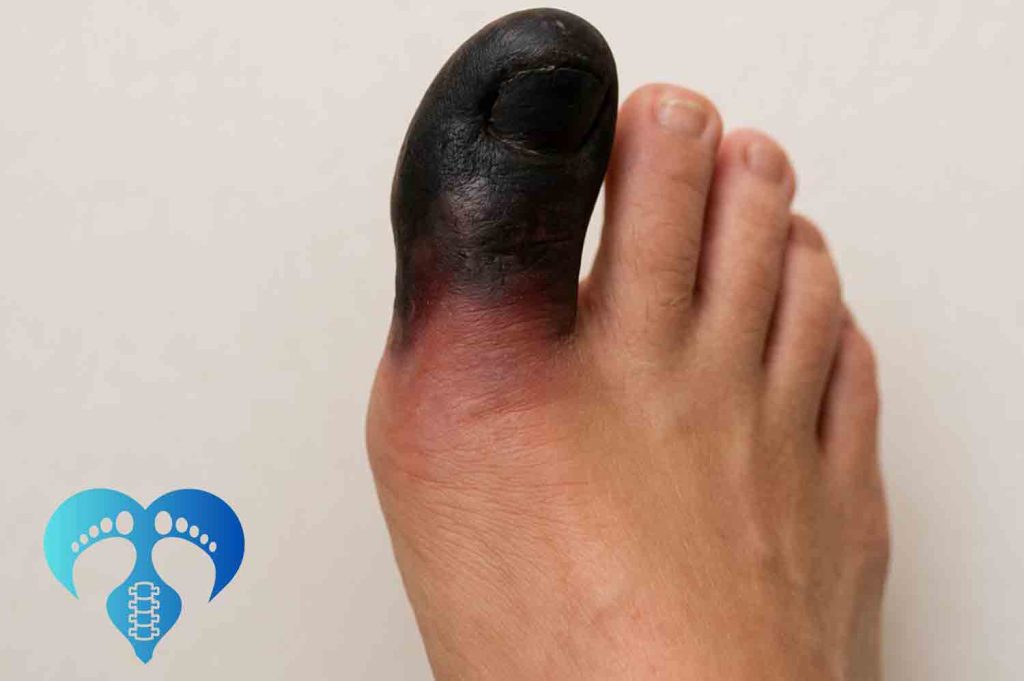
پای دیابتی تنها یک مشکل پوستی ساده نیست. در صورت عدم مدیریت صحیح، عوارض آن میتواند بسیار جدی باشد:
زخمهای مقاوم به درمان
عفونتهای گسترده بافت نرم
عفونت استخوان (استئومیلیت)
تغییر شکل دائمی پا
محدودیت حرکتی
بستریهای طولانیمدت
قطع عضو
علاوه بر پیامدهای جسمی، اثرات روانی و اجتماعی نیز قابل توجه است. کاهش توان حرکتی، وابستگی به دیگران، کاهش اعتماد به نفس و افزایش هزینههای درمانی، کیفیت زندگی بیمار را تحت تأثیر قرار میدهد.
پیشگیری مؤثر میتواند از ورود بیمار به این چرخه خطرناک جلوگیری کند.
نقش پاپزشکی در پیشگیری از پای دیابتی
پاپزشکی تخصصی حلقه تکمیلکننده درمان دیابت است. در حالی که پزشک معالج بر کنترل قند خون تمرکز دارد، پاپزشک بهطور تخصصی سلامت پا را پایش میکند.
ارزیابی تخصصی و طبقهبندی ریسک
در اولین مراجعه، بیمار از نظر موارد زیر بررسی میشود:
حس محافظتی با مونوفیلامان
نبضهای محیطی و وضعیت عروقی
وجود دفورمیتی مانند انگشت چکشی یا هالوکس والگوس
سابقه زخم قبلی
سپس بیمار در یکی از گروههای کمخطر، متوسط یا پرخطر قرار میگیرد. این طبقهبندی کمک میکند فواصل ویزیت و شدت مراقبت شخصیسازی شود.

حذف پینه و کالوس؛ جلوگیری از نقطه شروع زخم
پینه ضخیم در واقع یک علامت هشدار است. زمانی که فشار بیش از حد در یک نقطه وارد میشود، پوست برای محافظت ضخیم میشود. اما زیر این پینه ممکن است خونریزی یا نکروز ایجاد شود.
دبریدمان تخصصی توسط پاپزشک:
فشار موضعی را کاهش میدهد
از خونریزی زیرپوستی جلوگیری میکند
احتمال ایجاد زخم را کم میکند
برداشتن پینه در منزل با تیغ یا مواد شیمیایی میتواند بسیار خطرناک باشد.
اصلاح بیومکانیک پا و توزیع فشار
یکی از مهمترین اقدامات در رویکرد طب نوین، بررسی نحوه توزیع فشار کف پا است.
اقدامات اصلاحی شامل:
تجویز کفی طبی سفارشی
توصیه کفش مناسب دیابتی
اصلاح الگوی راه رفتن
کفی طبی با توزیع یکنواخت وزن بدن، از ایجاد نقاط پرفشار جلوگیری کرده و احتمال تشکیل پینه و زخم را کاهش میدهد.
مراقبت تخصصی ناخن و پوست
ناخن فرو رفته یا ضخیم در بیماران دیابتی میتواند به سرعت عفونی شود. همچنین نوروپاتی باعث کاهش تعریق و خشکی پوست میشود که منجر به ترک پاشنه میگردد.
مراقبت منظم شامل:
کوتاه کردن صحیح ناخن
درمان عفونت قارچی
استفاده از مرطوبکننده مناسب
بررسی ترکهای پوستی
این اقدامات ساده از عفونتهای جدی جلوگیری میکنند.
اهمیت آموزش بیمار در کنترل عوارض بلندمدت
هیچ برنامه پیشگیری بدون مشارکت فعال بیمار موفق نخواهد بود.
بیماران باید:
روزانه پاهای خود را بررسی کنند
از آینه برای مشاهده کف پا استفاده کنند
داخل کفش را قبل از پوشیدن چک کنند
از راه رفتن با پای برهنه خودداری کنند
هرگونه قرمزی، تاول یا تغییر رنگ را جدی بگیرند
آموزش مستمر، یکی از مؤثرترین ابزارهای کاهش عوارض پای دیابتی است.
ارتباط کنترل قند خون با سلامت پا
کنترل مناسب HbA1c در محدوده استاندارد:
پیشرفت نوروپاتی را کند میکند
جریان خون را بهبود میدهد
سرعت ترمیم زخم را افزایش میدهد
احتمال عفونت را کاهش میدهد
پاپزشکی بدون کنترل متابولیک مناسب کامل نخواهد بود. همکاری بین پاپزشک و پزشک معالج ضروری است.
چه بیمارانی نیاز به مراقبت تخصصیتر دارند؟
برخی بیماران در معرض خطر بالاتری هستند:
سابقه زخم قبلی
سابقه قطع عضو
نوروپاتی شدید
بیماری عروق محیطی
تغییر شکل شدید پا
سابقه زخم قبلی قویترین عامل پیشبینیکننده زخم جدید است. این بیماران باید در فواصل کوتاهتر معاینه شوند.
مزایای مراجعه منظم به کلینیک تخصصی پای دیابتی
مراجعه منظم به مرکز تخصصی مانند طب نوین مزایای متعددی دارد:
تشخیص زودهنگام تغییرات پوستی
جلوگیری از پیشرفت پینه
اصلاح سریع فشار موضعی
کاهش هزینههای درمان
کاهش احتمال بستری
پیشگیری از قطع عضو
تشکیل پرونده پایشی و ثبت منظم وضعیت پا، امکان مداخله بهموقع را فراهم میکند.
رویکرد پیشگیرانه؛ سرمایهگذاری برای سلامت آینده
هزینه و زمان لازم برای پیشگیری، بسیار کمتر از درمان زخم پیشرفته است. هر زخم پای دیابتی میتواند ماهها درمان نیاز داشته باشد، در حالی که با مراقبت منظم میتوان از ایجاد آن جلوگیری کرد.
پای دیابتی یک عارضه ناگهانی نیست؛ بلکه نتیجه بیتوجهی تدریجی است. مراقبت مستمر میتواند این روند را متوقف کند.
جمعبندی نهایی
پای دیابتی یکی از مهمترین عوارض مزمن دیابت است، اما در بسیاری از موارد قابل پیشگیری است.
پاپزشکی تخصصی با تمرکز بر:
ارزیابی منظم
حذف پینه
اصلاح بیومکانیک پا
مراقبت ناخن و پوست
آموزش بیمار
همکاری در کنترل قند خون
میتواند از عوارض بلندمدت جلوگیری کند.
شروع مراقبت قبل از ایجاد زخم، کلید اصلی حفظ سلامت پا و جلوگیری از قطع عضو است.
سوالات متداول درباره پای دیابتی و پاپزشکی
1. پای دیابتی چیست؟
پای دیابتی یکی از عوارض دیابت است که به دلیل آسیب عصبی و کاهش جریان خون در پا ایجاد میشود و میتواند منجر به زخم و عفونت شود.
2. چرا بیماران دیابتی بیشتر در معرض زخم پا هستند؟
به دلیل نوروپاتی (کاهش حس درد) و اختلال گردش خون، آسیبهای کوچک در پا دیر تشخیص داده شده و دیرتر ترمیم میشوند.
3. هر چند وقت یکبار باید پاها معاینه شوند؟
بیماران کمخطر سالی یکبار و بیماران پرخطر هر 1 تا 3 ماه یکبار باید توسط پاپزشک معاینه شوند.
4. آیا پینه میتواند باعث زخم شود؟
بله. پینه ضخیم باعث افزایش فشار موضعی شده و ممکن است منجر به خونریزی زیرپوستی و ایجاد زخم شود.
5. آیا میتوان پینه را در خانه برداشت؟
خیر. استفاده از تیغ یا مواد شیمیایی در منزل میتواند خطرناک باشد و باعث زخم یا عفونت شود.
6. کفی طبی چه نقشی در پیشگیری از زخم دارد؟
کفی طبی فشار کف پا را بهطور یکنواخت توزیع کرده و از ایجاد نقاط پرفشار جلوگیری میکند.
7. چه علائمی نیاز به مراجعه فوری دارند؟
قرمزی، تورم، ترشح، تغییر رنگ پوست، بوی غیرطبیعی یا هرگونه زخم باز باید سریع بررسی شود.
8. آیا کنترل قند خون بر سلامت پا تاثیر دارد؟
بله. کنترل مناسب قند خون پیشرفت آسیب عصبی را کند کرده و روند ترمیم زخم را بهبود میدهد.
9. آیا خشکی پوست پا خطرناک است؟
خشکی شدید میتواند باعث ترک پوستی شود و مسیر ورود عفونت را فراهم کند.
10. چه کفشی برای بیماران دیابتی مناسب است؟
کفش باید نرم، بدون درز داخلی، دارای پنجه پهن و سایز مناسب باشد تا از فشار اضافی جلوگیری کند.
11. آیا سابقه زخم قبلی خطر را افزایش میدهد؟
بله. سابقه زخم قبلی یکی از مهمترین عوامل خطر برای ایجاد زخم جدید است.
12. مراجعه منظم به پاپزشک چه مزایایی دارد؟
معاینه منظم باعث تشخیص زودهنگام مشکلات، کاهش هزینه درمان و پیشگیری از قطع عضو میشود.



یک پاسخ
عالی بود اطلاعاتتون بسیار مفید و کاربردی .